آیا مصرف کلسیم میتواند عمر خانم ها را افزایش دهد

بر اساس مطالعه ای که در مجله اندوکرینولوژی بالینی و متابولیسم the Journal of Clinical Endocrinology and Metabolism منتشر شده است زنانی که کلسیم بیشتری مصرف میکنند (چه از طریق غذاهایی که سرشار از کلسیم است و چه از طریق مکمل های دارویی حاوی کلسیم) طول عمر بیشتری خواهند داشت.
محققینی در دانشگاه مک گیل کانادا با مطالعه مدارک پزشکی حدود ۹ هزار زن در بین سال های ۲۰۰۷-۱۹۹۶ ارتباطی بین میزان کلسیم دریافتی و طول عمر در آنها را پیدا کرده اند. این تحقیق نشان میدهد که در زنانی که میزانی بیش از ۱۰۰۰ میلیگرم کلسیم در روز مصرف میکنند طول عمر افزایش پیدا میکند. این میزان کلسیم میتواند از طریق مصرف لبنیات و یا مکمل های دارویی حاوی کلسیم به بدن برسد.
این ارتباط جدای از مصرف ویتامین دی است به این معنا که این تاثیر کلسیم جدای از است است که فرد ویتامین دی مصرف کرده یا نکرده باشد. از طرف دیگر این ارتباط تنها در زنان مورد بررسی قرار گرفته است.
هر لیوان شیر یا ماست حدود ۳۰۰- ۲۵۰ میلیگرم کلسیم دارد. میزان کلسیمی که در هر قرص کلسیم وجود دارد هم معمولا در همین حد است.
- مواد لبنی مانند شیر، ماست و پنیر
- سبزیجات با برگ سبز تیره مانند بروکلی و کاهو
- ماهی های با استخوان نرم مانند ساردین و سالمون
- غذاها و نوشیدنی هایی که به طور مصنوعی به آنها کلسیم اضافه شده است
مصرف بیشتر پروتئین میتواند در هنگام کاهش وزن موجب حفظ عضلات شود

کسانی که با استفاده از رژیم غذایی و ورزش سعی در کاهش وزن شدید میکنند بطور طبیعی مقداری از توده عضلانی خود را نیز از دست میدهند. اینک در یک مطالعه جدید نشان داده شده است که این افراد میتوانند با دو برابر کردن میزان مصرف پروتئین در همان حال که وزنشان کم میشود مانع از دست رفتن توده عضلانی خود شوند.
در این مطالعه محققان سه گروه از مردان جوان را تحت یک آزمایش قرار دادند. ابتدا برای همه آنها محدودیتی در میزان کالری مصرفی از طریق مواد غذایی برقرار کرده و میزان فعالیت جسمانی همه آنها را بیشتر کردند بطوریکه بطور متوسط هفته ای یک کیلوگرم از وزن خود را از دست بدهند. به یک گروه از آنها میزان پروتئینی که استاندارد وزن و سن آنها بود داده شد. در گروه دوم میزام پروتئین مصرف دو برابر شده و به گروه سوم پروتئین سه برابر داده شد.
در پایان مطالعه دیده شد که در حالیکه در همه بیماران کاهش وزن یکسانی اتفاق افتاده بود حداقل میزان از دست رفتن توده عضلانی در کسانی مشاهده شد که پروتئینی به میزان دو برابر استاندارد مصرف کرده بودند. اضافه کردن میزان پروتئین مصرفی به میزان سه برابر تاثیری در میزان توده عضلانی نداشت.
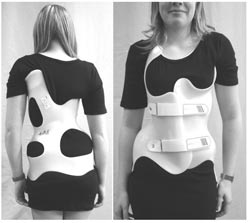
دانشمندان میگویند استفاده از بریس و کمربندهای طبی میتواند مانع از پیشرفت اسکولیوز شود و در بسیاری موارد میتواند نیاز به عمل جراحی احتمالی را مرتفع کند.
اسکولیوز بیماری است که در آن ستون مهره به چپ یا راست منحرف میشود و بیشتر در بچه ها و نوجوانان دیده میشود. علت اسکولیوز در غالب موارد ناشناحته است و در صورتیکه شدید شود موجب درد و ناتوانی بخصوص در بچه های در حال رشد میگردد. وقتی زاویه انحراف ستون مهره مبتلا به اسکولیوز بین ۴۰-۲۵ درجه است معمولا از بریس استفاده میشود. وظیفه بریس ممانعت از بیشتر شدن انحراف است چون اگر انحراف از حد مشخصی بیشتر شود نیاز به عمل جراحی خواهد بود.
با این که سال ها است از بریس در درمان اسکولیوز استفاده میشود ولی تاکنون شواهد قاطعی دال بر اثربخشی آن وجود نداشته است. در مطالعه جدیدی که نتایج آن در مجله The New England Journal of Medicine به چاپ رسیده است تاثیر بریس در پیشگیری از پیشرفت اسکولیوز مورد بررسی قرار گرفته است.
در این بررسی محققان تعداد ۲۴۲ بیمار با سن بین ۱۵-۱۰ سال را بین سال های ۲۰۱۱-۲۰۰۷ مورد مطالعه قرار دادند. اینها بیمارانی بودند که با در نظر گرفتن نوع انحراف ستون مهره، سن و شدت انحراف، احتمال بالایی برای پیشرفت و بدتر شدن کجی ستون مهره را داشتند. آنها را به دو گروه تقسیم کردند. برای تعدادی از بریس استفاده کردند و در تعدادی دیگر بریس استفاده نشد. بریس معمولا برای بیماران روزی ۱۸ ساعت استفاده شد. تمامی بیماران تا سن بلوغ پیگیری شدند. ذکر این نکته ضروری است که پیشرفت انحراف اسکولیوز غالبا تا سن بلوغ است و بعد از آن شدت انحراف بیشتر نمیشود.
در این مطالعه در صورتی که تا سن بلوغ انحراف ستون مهره حداکثر به ۵۰ درجه میرسید درمان موفق محسوب میشد و اگر شدت انحراف از ۵۰ درجه بیشتر میشد درمان ناموفق بود. ۵۰ درجه زاویه است که اگر شدت انحراف ستون مهره از آن بیشتر شود بیمار نیاز به عمل جراحی پیدا میکند.
در پایان مدت مطالعه مشخص شد که در بیمارانی که از بریس استفاده کرده بودند درمان بطور متوسط در ۷۲ درصد موفقیت آمیز بود و در آنهایی که بریس را برای ساعات بیشتری در طول روز پوشیده بودند احتمال موفقیت بیشتر بود. در آنهایی که بریس را به مدت بیش از ۱۳ ساعت در روز پوشیده بودند احتمال موفقیت درمان ۹۳-۹۰ درصد بود. در گروه دیگر یعنی آنها که از بریس استفاده نکرده بودند پیشرفت انحراف ستون مهره تنها در ۴۱ درصد به حد کمتر از ۵۰ درجه رسیده بود.
این مطالعه نشان داد که استفاده مناسب از بریس در بیمار مبتلا به اسکولیوز یقینا میتواند احتمال نیاز وی به عمل جراحی در آینده را کاهش دهد.
بسیاری از درمان های رایج برای آرتروز و ساییدگی زانو پایه و مبنای علمی ندارد
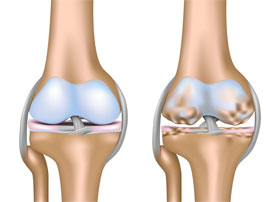
یک بررسی در مورد روش هایی که امروزه بطور شایعی برای درمان ساییدگی مفصل زانو به بیماران پیشنهاد میشود مشخص کرده که استفاده از بسیاری از آنها پایه و اساس ثابت شده علمی ندارند.
در این بررسی مشخص شده است که مکمل های حاوی گلوکزامین و کندروآیتین سولفات که از آنها بطور وسیعی برای کاهش درد و افزایش کارآیی زانوهای دچار ساییدگی و آرتروز استفاده میشود تاثیر ادعا شده را ندارند. متاسفانه امروزه برای مکمل های غذایی که حاوی این دو ماده هستند بطور وسیعی تبلیغ میشود و آنها را میتواند تقریبا در هر داروخانه ای با نام غضروف ساز پیدا کرد.
درمان دیگر انجام آرتروسکوپی به منظور شستشوی مفصل زانو و خارج کردن اجسام آزاد درون آن و تمیز کردن آن است. تاکنون دلیل متقاعد کننده ای در مورد اثر بخشی واقعی این روش جراحی ارائه و اثبات نشده است.
روش دیگر درمانی استفاده از تزریق هیالورونیک اسید با نام های تجاری متفاوت مانند هیالگان است که به منظور روان کاری مفصل و به امید افزایش دامنه حرکتی آن به درون مفصل تزریق میشود. بسیاری از بیماران از آن به تزریق ژل به درون زانو یاد میکنند. در مورد اینکه آیا این نوع درمان تاثیر واقعی در کاهش درد مفصل زانو و یا رفع خشکی آن داشته باشد تردید های جدی وجود دارد.
آرتروز یا ساییدگی زانو از علل شایع درد و محدودیت حرکتی در این مفصل است و از علل مهم ناتوانی و کاهش کارایی های معمول زندگی در سنین بالا میباشد. درمان صحیح و اثربخش این بیماری از اهمیت زیادی برخوردار است. انتخاب درمان مناسب موجب بهبود زودتر و موثرتر بیماری، کاهش عوارض جانبی تحمیلی به بیمار و کاهش اتلاف وقت و پول او میشود. بر بیمار و پزشک است تا با همفکری با هم مناسب ترین و اثربخش ترین درمان را انتخاب کرده و از درمان های بیفایده پرهیز کنند.
بیش از یک میلیارد نفر در سراسر زمین دچار کمبود ویتامین دی هستند

محققین تخمین میزنند نیمی از جمعیت اروپا و همچنین بیش از یک میلیارد نفر در کل زمین دچار کمبود ویتامین دی هستند. ویتامین دی در حدود یک قرن پیش کشف شد و مصرف وسیع آن در کودکان موجب شد تا بیماری راشیتیسم یا ریکتز تقریبا ریشه کن شود. امروزه به تمام کودکان شیرخوار مکمل های حاوی ویتامین دی تجویز میشود.
میزان ویتامین دی بدن را میتوان با اندازه گیری یکی از متابولیت های آن یعنی hydroxyvitamin D در خون مشخص کرد. حداقل میزان این ماده در خون باید ۲۰ ng 25(OH)D/ml باشد. ویتامین دی را میتوان از راه مواد غذایی به بدن رساند با این حال اکثر مواد غذایی بجز ماهی های چرب مقدار زیادی ویتامین دی در خود ندارند. گرچه پوست بدن میتواند تحت تاثیر تابش نور خورشید ویتامین دی بسازد ولی بالا رفتن میزان اشعه ماورای بنفش در نور آفتاب در دهه های اخیر خطر ابتلا به سرطان پوست را در مواجهه طولانی با نور خورشید بالا برده است. بنابراین بهترین راه برای مقابله با کمبود این ویتامین در بدن تجویز آن بصورت مکمل های غذایی است.
ما میدانیم که کمبود ویتامین دی میتواند موجب پوکی استخوان و بدنبال آن افزایش میزان شکستگی شود و بدن هر انسان بطور روزانه به حدود ۸۰۰-۴۰۰ واحد بین المللی از این ویتامین نیاز دارد. با این حال در سال های اخیر مشخص شده است که در کسانی که کمبود ویتامین دی دارند احتمال ابتلا به سل هم بیشتر میشود. مطالعات دیگر نشان داده است که کمبود ویتامین دی میتواند با افزایش احتمال ابتلا به سرطان های روده بزرگ، سینه و پروستات همراه باشد. کمبود این ویتامین میتواند موجب ضعیف شدن سیستم ایمنی و افزایش احتمال ابتلا به سرماخوردگی دیابت نوع یک و بیماری ام اس شود.
کمبود ویتامین دی یکی از شایعترین موارد کمبود مواد مورد نیاز بدن است که در غالب اوقات علائم واضحی ندارد و فرد مبتلا به این کمبود سال ها با عوارض ناشی از آن روبرو است بدون اینکه بداند علت آن مشکلات چیزی جز کمبود ویتامین دی در بدن وی نبوده است.
با اینکه کمبود ویتامین دی میتواند مشکلات جدی را در زندگی فرد ایجاد کند درمان و پیشگیری از آن بسیار ساده و آسان است.
آیا پلاتین بکار رفته در بدن میتواند سیستم هشدار در فرودگاه را فعال کند

مسافران هواپیما در تمام فرودگاه ها در چند مرحله از نظر همراه داشتن اشیاء ممنوعه بازرسی میشوند. یکی از شایعترین این بازرسی ها کنترل وسایل فلزی همراه بیمار است. بدین منظور مسافران از درون دروازه هایی عبور میکنند و یا دستگاه های قابل حملی به توسط مامور کنترل در مقابل مسافر قرار میگیرد. اینها در واقع آشکارسازهای فلز هستند. در هر دو این روش ها وجود فلز موجب تغییری اندک در میدان مغناطیسی شده و این تغییر به توسط دستگاه ها ثبت و بصورت یک آلارم صوتی نشان داده میشود.
کسانی که قبلا به دلیل شکستگی تحت عمل جراحی قرار گرفته اند ممکن است اشیائی فلزی بصورت پیچ، پلاک یا میله های داخلی استخوانی درون بدن آنها وجود داشته باشد. تقریبا تمام مفاصل مصنوعی هم به درجاتی حاوی فلز هستند. تمام اجسام مصنوعی که در درون بدن کار گذاشته میشوند را ایمپلنت Implant مینامند.
این سوال همیشه وجود داشته است که آیا این اشیاء فلزی میتوانند موجب فعال شدن سیستم های کنترل فرودگاه شوند. نکات زیر میتواند به نحوی به این سوالات پاسخ دهد
- بیش از نیمی از ایمپلنت های ارتوپدی به توسط آشکارسازهای فلز قابل کشف و ردیابی هستند
- ۹۰ درصد مفاصل مصنوعی زانو و تمامی مفاصل مصنوعی ران به توسط این آشکارسازا قابل کشف هستند
- پیچ، پین، پلاک، سیم و میله های داخل استخوانی را بندرت میتوان به توسط این دستگاه ها کشف کرد
- آلیاژهای کبالت- کروم و تیتانیوم بیش از فولاد (استیل) قابل ردیابی هستند
- ایمپلنت های اندام تحتانی ۱۰ مرتبه بیش از ایمپلمنت های اندام فوقانی و ستون فقرات دستگاه های آشکارساز را تحریک میکنند
- مفاصل مصنوعی شانه، مچ دست و آرنج معمولا به توسط دستگاه های آشارساز فلز دیده نمیشوند
احتمال بیماری ام اس در کسانی که ویتامین دی بیشتری در بدن خود دارند کمتر است

این احتمال که ویتامین دی میتواند یک اثر حفاظتی در مقابل ابتلا به بیماری ام اس داشته باشد در دهه های اخیر مطرح شده ولی شواهد کمی برای اثبات آن وجود داشته است. اینک در یک مطالعه وسیع این ارتباط مورد بررسی قرار گرفته است. بیماری ام اس یک عارضه مرمن و تخریب کننده در سیستم عصبی مرکزی است و حدود دو میلیون نفر را در سراسر جهان مبتلا کرده است.
این مطالعه با استفاده از نمونه سرم ۷ میلیون نفر که در اختیار یک سازمان دولتی بوده صورت گرفته است. تعداد ۲۵۷ نفر از این افراد به بیماری ام اس مبتلا بوده اند. محققین سرم این افراد را با همان تعداد از افراد سالم دیگر که بصورت تصادفی از باقیمانده نمونه ها انتخاب شده اند از نظر میزان غلظت ویتامین دی بررسی کردند. غلظت ویتامین دی در سرم نسبت مستقیمی با میزان ویتامین دی که در اختیار بافت های بدن هست دارد.
مطالعه نشان داد که احتمال بروز بیماری ام اس در افرادی که سطح ویتامین دی سرم آنها بالای ۴۰ ng/mL بوده ۶۲ درصد کمتر از افرادی بوده است که میزان غلظت کمتری از این ویتامین (در حد ۲۵ ng/mL ) را در سرم خونی خود داشته اند.
مطالعات دیگری نشان داده است که ویتامین دی نقش مهمی در تنظیم سیستم ایمنی بدن انسان ایفا میکند و با در نظر گرفتن این که ضعیف شدن سیستم ایمنی بدن نقش مهمی در ابتلا به بیماری ام اس دارد مطالعه جدید میتواند تایید کننده نظریات قبل باشد که میزان ویتامین دی در بدن میتواند تاثیر مهمی در احتمال ابتلا به ام اس داشته باشد.
ویتامین دی میتواند بصورت طبیعی در بدن انسان ساخته شود. وقتی پوست در معرض نور آفتاب قرار میگیرد این ویتامین در پوست ساخته میشود.
این مطالعه به این معنی نیست که مصرف مکمل های دارویی حاوی ویتامین دی میتواند نقش محافظت کننده ای در پیشگیری از ابتلا به بیماری ام اس داشته باشد. با در نظر گرفتن اینکه بالا بودن ویتامین دی در بدن میتواند به علت این باشد که فرد به مدت کافی در معرض نور آفتاب بوده است ممکن است صرف قرار گرفتن به مدت کافی در معرض نور آفتاب با کاهش احتمال ابتلا به ام اس مرتبط باشد.
در هر صورت مطالعات آینده نشان خواهد داد که آیا میتوان با بالا بردن سطح ویتامین دی در بدن احتمال ابتلا به بیماری ام اس را کاهش داد یا خیر.
ارتباط بین نقرس و مصرف نوشابه چیست

مطالعاتی که اخیرا صورت گرفته است نشان میدهد که در مردانی که نوشابه های حاوی شکر و یا فروکتوز مصرف میکنند احتمال بروز بیماری نقرس افزایش پیدا میکند.
نقرس بیماری است که بر اثر افزایش میزان اسید اوریک در بدن (به آن هیپراوریسمی میگویند) بوجود میاید. این تجمع اسید اوریک موجب بروز واکنش التهابی در بافت های بدن و بخصوص در مفاصل میگردد. این بیماری معمولا موجب درد مفصلی شده و بیشتر در مردان بالای ۴۰ سال دیده میشود. در چند دهه اخیر میزان بروز نقرس در حال افزایش است.
معمولا به مبتلایان به نقرس توصیه میشود که از مصرف گوشت و الکل پرهیز کنند. مصرف احشاء درونی حیوانات مانند مصرف جگر و قلوه هم میتواند باعث افزایش اسید اوریک و بروز حملات این بیماری شود.
اخیرا محققان ارتباط بین مصرف نوشابه های شیرین حاوی شکر و نقرس را مورد بررسی قرار داده اند. در این بررسی ارتباط بین مصرف فروکتوز و نقرس هم مطالعه شده است. فروکتوز نوعی قند ساده است که بیشتر در میوه های شیرین و فرآورده های آنها دیده میشود.
- در کسانی که نوشابه های شیرین حاوی شکر مصرف کرده بودند احتمال ابتلا به نقرس افزایش پیدا کرده بود
- احتمال ابتلا به نقرس در کسانی که روزی یک نوشابه مصرف کرده بودند نسبت به کسانی که هر ماه یک نوشابه مصرف میکردند ۳۰ درصد افزایش پیدا کرد
- احتمال ابتلا در کسانی که روزی دو نوشابه مصرف کرده بودند ۸۵ درصد افزایش پیدا کرد
- احتمال نقرس در مصرف نوشابه های رژیمی بدون قند افزایش پیدا نکرد
- مصرف میوه و آب میوه های شیرین هم احتمال بروز نقرس را افزایش داد
به تعویق انداختن جراحی رباط صلیبی در ورزشکاران جوان ممکن است خطرناک باشد
در سال های اخیر تعداد بچه ها و نوجوانان و جوانانی که دچار آسیب ورزشی میشوند در حال افزایش است. بازسازی آسیب های رباط صلیبی قدامی در نوجوانان این خطر را به همراه دارد که میتواند بالقوه موجب اختلال در رشد استخوانی آن ناحیه شود. از طرف دیگر تاخیر در انجام جراحی بازسازی میتواند موجب بروز آسیب های بیشتر به غضروف مفصلی و منیسک زانو شود.
در مطالعه ای که نتایج آن در انجمن ارتوپدی طب ورزشی امریکا منتشر شده منافع و مضار بازسازی رباط صلیبی پاره شده در ورزشکاران زیر ۱۴ سال بررسی شده است.
در این مطالعه محققان ۶۹ نوجوان با سن زیر ۱۴ سال را مورد بررسی قرار دادند. تعدادی از بیماران تحت عمل جراحی قرار گرفتند. برای این بیماران از پیوند های غیر استخوانی استفاده شده و عمل جراحی به نحوی صورت گرفت که تونل های ایجاد شده از صفحات رشد اطراف زانو عبور نکرده و به این صفحات آسیبی وارد نشود. در کسانی که با عمل جراحی موافقت نکردند توصیه شد از زانوبندهای مخصوص استفاده کنند. بیماران تا یک سال بعد از جراحی تحت نظر قرار گرفتند.
مطالعه نشان داد که یک تاخیر ۱۲ هفته ای در عمل جراحی بازسازی رباط صلیبی موجب چهار برابر شدن آسیب های غیر قابل ترمیم منیسک داخلی میشود و همین تاخیر موجب ۱۱ برابر شدن آسیب های غضروف در سطح خارجی زانو و ۳ برابر شدن آسیب های مفصل بین کشکک و زانو شده بود.
محققان توصیه میکنند که بعد از پارگی رباط صلیبی در ورزشکاران جوان در صورتیکه تصمیم به عمل جراحی وجود داشته باشد این کار باید بدون تاخیر و در کوتاه ترین زمان صورت گیرد تا احتمال ایجاد آسیب های ثانویه به حداقل برسد.
حفظ اندام بشدت آسیب دیده از سرطان لزوما بهتر از قطع آن نیست

در سال های اخیر بسیاری از موارد سرطان استخوان و سرطان های بافت نرم در اندام تحت اعمال جراحی پیچیده قرار گرفته و سعی میشود تا اندام بیمار حفظ شده و قطع نشود ولی اکنون این سوال پیش آمده که کدام راه به نفع بیمار است. در بعضی سرطان های بدخیم و پیشرفته اندام دو انتخاب پیش روی بیمار و پزشک است. اینکه اندام بیمار قطع شده و وی از اندام مصنوعی استفاده کند و یا اینکه با انجام عمل جراحی تومور خارج شده و اندام بیمار برای وی حفظ شود.
در مطالعه ای که به همین منظور صورت گرفته و نتیجه آن در مجله سرطان به چاپ رسیده است این مسئله مورد بررسی بیشتر قرار گرفته و نشان داده است که پزشکان و بیماران آنها باید قبل از جراحی این مسئله را بصورت دقیقتری تجزیه و تحلیل کنند.
مطالعه نشان میدهد که در تومورهای استخوانی و بافت نرم که در زیر زانو و زیر آرنج قرار دارند هر دو عمل جراحی یعنی هم آمپوتاسیون (قطع عضو) و هم درآوردن تومور و حفظ اندام میتواند مفید باشد ولی حفظ اندام در بسیاری از موارد با عوارض زودرس و دیررس بیشتری همراه خواهد بود. از طرف دیگر کیفیت زندگی بعد از انجام هر کدام از این درمان ها مشابه هم میباشد.
بیشتر مطالعات قبلی هم نشان داده است که ناتوانی های بیمار بعد از هرکدام از این جراحی ها مشابه هم است. حتی وضعیت روحی روانی بیماران بعد از جراحی هم در هر دو روش مشابه بوده است. البته به نظر میرسد در سرطان های بدخیمی که نواحی بالاتر اندام مانند لگن و شانه را درگیر میکند سعی در حفظ اندام نتایج بهتری از قطع آن دربر دارد.
مدت زمان نیاز برای بازپروری بعد از جراحی هایی که سعی در حفظ اندام دارند بیش از زمان نیاز بعد از آمپوتاسیون است. به نظر میرسد مخارج جراحی های حفظ اندام به دلیل پیچیدگی و وسیع بودن آنها بیش از جراحی قطع عضو است با این حال اگر مخارج ساخت و نگهداری و تعویض اندام های مصنوعی بیمار در طول زندگی او را هم در نظر بگیریم مخارج جراحی قطع عضو بیشتر خواهد شد.
با در نظر گرفتن مطالب ذکر شده، در درمان سرطان های بدخیم اندام پزشک و بیمار باید به دقت بررسی کرده و ملاحظه کنند بعد از جراحی (چه جراحی به منظور خروج توده سرطانی و حفظ اندام و چه جراحی برای قطع عضو) چه میزان ناتوانی برای بیمار بوجود خواهد آمد. آیا بیمار نیاز به چند بار عمل جراحی در آینده پیدا خواهد کرد. مخارج هرکدام از اعمال جراحی چیست. مراقبت های بعد از جراحی ها چگونه است. سپس با استفاده از این اطلاعات بهترین روش جراحی را انتخاب کنند.
عوارض مصرف داروهای مسکن شبه مخدر در آرتروز بیش از کمک آن به بیمار است
آیا میتوان برای کنترل درد ناشی از آرتروز و ساییدگی زانو، آرتروز مفصل ران و یا کمردرد از داروهای مسکن شبه مخدر مانند ترامادول یا کدئین استفاده کرد. اگر این کار را میکنید قدری دست نگه دارید.
گرچه مصرف این داروها میتواند تسکین مختصر تا متوسطی در شدت درد ایجاد کند با این حال افزایش دوز مصرفی تغییر زیادی در کاهش درد ایجاد نکرده و موجب بروز عوارضی میشود که بسیاری از بیماران مجبور میشوند به خاطر همین عوارض مصرف دارو را متوقف کنند. مطالعه ای که در همین مورد در دانشکاه برن سویس انجام شده نشان داده که مصرف این داروها میتواند موجب بروز عوارضی مانند تهوع و یبوست شود.
مهمتر از آن وابستگی است که بعد از مدتی استفاده از این داروها به آنها ایجاد میشود. این ها در واقع همان داروهای مخدر هستند ولی با قدرت کمتر و به همین علت تمام خواص مواد مخدر را دارا میباشند. یکی از این خواص وابستگی به دارو یا همان اعتیاد است. بعد از مدتی استفاده از ترامادول، کدئین، استامینوفن کدئین یا اکسی کدون بیمار به آن وابسته شده و نمیتواند بدون آنها زندگی کند. عدم مصرف دارو موجب برگشت درد شده و به همین علت بیمار مجبور میشود تا آنها را همه روزه مصرف کند و حتی سعی در بالا بردن میزان مصرف کرده به این امید که تاثیر آنها بیشتر شود.
این مطالعه بر روی ۲۲۶۸ بیمار که از داروهای مسکن شبه مخدر متفاوتی استفاده میکردند صورت گرفت و نشان داد که این داروها از نظر تاثیر ضد درد بودن تفاوت زیادی با هم ندارند و عوارض مصرف آنها هم به یکدیگر شبیه است.
محققان توصیه میکنند مصرف این داروها فقط به تجویز پزشک و آن هم به مدت کوتاه جایز است چه مصرف خودسرانه یا دراز مدت آنها جدای از بروز عوارض ناخواسته میتواند موجب وابستگی به دارو و یا حتی سوق دادن بیمار به استفاده از مواد مخدر شود.
قطع سیگار در شش هفته اول بعد از جراحی موجب کاهش عوارض خواهد شد

سیگاری هایی که در شش هفته اول بعد از جراحی شکستگی، سیگار کشیدن خود را قطع کرده اند شکستگی شان زودتر جوش خورده و عوارض کمتری نسبت به کسانی دارند که به سیگار کشیدن خود ادامه میدهند. این نتیجه تحقیقی است که نتیجه آن در مجله جراحی استخوان و مفصل The Journal of Bone and Joint Surgery JBJS چاپ شده است.
بر اساس این تحقیق ریسک عوارض بعد از جراحی در این بیماران به نصف کاهش میابد. گرچه مطالعات قبلی نشان داده است که قطع سیگار کشیدن قبل از انجام جراحی موجب بهبود بهتر و کاهش عوارض احتمالی میشود ولی این مطالعه تاثیر قطع سیگار کشیدن را در دوره بعد از جراحی هم تایید میکند.
سیگار موجب کاهش جریان خون در محل شکستگی و عمل جراحی میشود و میزان اکسیژن خون را هم کاهش میدهد. این تاثیرات موجب کم شدن توانایی زخم و همچنین شکستگی در بهبود شده و همچنین احتمال عفونت زخم را هم بیشتر میکند.
در اعمال جراحی الکتیو که از قبل برنامه ریزی شده است میتوان قبل از انجام جراحی بیمار را ترغیب کرد تا سیگار کشیدن خود را قطع کند ولی در جراحی های اورژانس این کار عملی نیست و این نتیجه که قطع سیگار حتی بعد از جراحی میتواند بهبودی را بهتر کرده و عوارض را کاهش دهد خبر خوبی است و اهمیت تلاش کادر درمانی در کمک به بیماران برای قطع مصرف سیگار را بیشتر نشان میدهد.
تحقیقات نشان داده است که تقریبا همه سیگاری ها دوست دارند به طریقی این عادت خود را کنار بگذارند و این نکته که قطع سیگار قبل و یا حتی بعد از جراحی به بهبود آنها کمک میکند میتواند آنها را ترغیب کند تا حداقل برای چند هفته هم که شده سیگار خود را کنار بگذارند. بسیاری از بیماران بعد از این چند هفته دیگر لب به سیگار نخواهند گذاشت.
آنچه که هر پدر و مادری باید در مورد اسکولیوز بداند
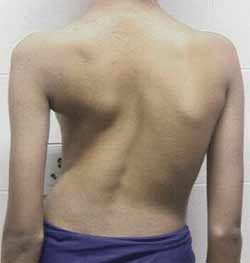
بعضی ها فکر میکنند تشخیص اسکولیوز برای یک بچه تشخیصی ترسناک است ولی باید بدانیم که درمان مناسب میتواند موجب شود همین بچه زندگی طبیعی و فعالی داشته باشد.
اسکولیوز به معنای یک انحنای غیر طبیعی در ستون مهره است. اگر این انحنا کم باشد مشکلی ایجاد نمیکند و نیاز به درمان هم ندارد ولی در صورتیکه مقدار انحنا از حد مشخصی بیشتر باشد باید تحت درمان قرار گیرد. حتی وقتی که میزان انحنا کم باشد بچه باید هر چند وقتی یکبار به توسط پزشک معاینه شود چون ممکن است این انحنا افزایش پیدا کند. خطر این افزایش انحنا معمولا در زمان بلوغ جنسی است. اگر انحنا در حال افزایش باشد باید درمان شود حتی اگر مقدار آن کم باشد.
اسکولیوز معمولا زمینه خانوادگی دارد یعنی وقتی یک نفر در خانواده اسکولیوز دارد ممکن است این بیماری در بچه های آن خانواده هم بوجود آید. اسکولیوز در دختر بچه ها ده برابر پسرها دیده میشود پس میتوان گفت اسکولیوز هم مانند دررفتگی مادرزادی لگن یک بیماری مخصوص دخترها است.
اسکولیوز ارتباطی با بد ایستادن یا بد نشستن ندارد و اینطور نیست که اگر کسی بد بنشیند یا بد بایستد دچار اسکولیوز میشود. همچنین این بیماری ارتباطی به ورزش و یا به استفاده از کوله پشتی ندارد.
بهترین راه کشف اسکولیوز غربالگری آن در مدرسه است. تمام دختر بچه ها در مدرسه باید برای وجود یا عدم وجود اسکولیوز بررسی شوند. بروز اسکولیوز معمولا تدریجی و بدون درد است پس ممکن است تا وجود آن تا مدت ها از چشم بچه یا والدین او پنهان بماند. بهترین راه کشف اسکولیوز نگه کردن به پشت کمر و ستون فقرات بچه از پشت است. وقتی که ستون فقرات یک بچه سالم را در حالیکه سرپا ایستاده است از پشت نگاه میکنیم کاملا صاف و مستقیم بوده و در این حالت گردن کاملا در امتداد و بالای دنبالچه قرار گرفته است. دیگر علائم اسکولیوز عبارتند از
- یک شانه بالاتر از شانه دیگر قرار میگیرد
- کمر نامتقارن میشود
- یک لگن ممکن است بالاتر از لگن دیگر قرار گیرد
- ممکن است دنده های یک طرف برجسته تر از طرف دیگر به نظر برسند
- وقتی بچه سرپا می ایستد به نظر میرسد که به یک طرف خم شده است
اگر والدین کوچکترین شکی به اسکولیوز داشتند باید بچه را زود برای معاینه به دکتر ببرند. وقتی که اسکولیوز زود تشخیص داده میشود درمان آن خیلی بهتر صورت میگیرد. گرچه اسکولیوز بجز تغییر شکل تنه علائم دیگری ندارد ولی در موارد شدید ممکن است موجی کمردرد، خستگی و تنگی نفس شود.
تشخیص اسکولیوز بر اساس معاینه و رادیوگرافی ساده است. انحنای بیش از ۱۰ درجه را میتوان اسکولیوز نامید. درمان بر اساس سن بچه، میزان زاویه انحنا و اینکه تا پایان رشد بچه چند سال باقی مانده متغیر است و هدف از درمان اسکولیوز متوقف کردن یا کند کردن پیشرفت اسکولیوز است. اگر میزان زاوبه کم باشد فقط بچه تحت نظر قرار میگیرد. اگر زاویه بیشتر باشد معمولا درمان با کمربندها و بریس های خاصی انجام میشود. اگر زاویه بیش ار ۴۵ درجه باشد معمولا نیاز به عمل جراحی وجود خواهد داشت.
بر اساس مقاله ای که در مجله جراحی استخوان و مفاصل (Journal of Bone and Joint Surgery (JBJS به چاپ رسیده است درمان فاسئیت پلانتار که علت اصلی درد پاشنه پا است به توسط نرمش های کششی نتایج درمانی بسیار بهتری از شوک ویو تراپی دارد.
در این مطالعه تعداد ۱۰۲ بیمار مبتلا به فاسئیت پلانتار بصورت تصادفی به دو گروه تقسیم شدند. در ۵۴ نفر از آنها نرمش های کششی به مدت ۸ هفته انجام شد و در ۴۸ نفر از آنها برای درمان از شوک ویو تراپی بصورت هفته ای یک بار و به مدت سه هفته استفاده شد. هیچ درمان دیگری برای بیماران انجام نشد.
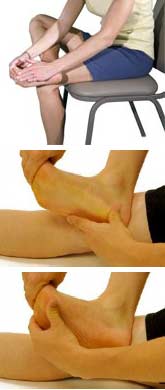
بیماران بعد از ۲ و ۴ و ۵ ماه مورد بررسی قرار گرفتند. در ابن بررسی ها مشخص شد که ۶۵ درصد بیمارانی که از نرمش های کششی استفاده کرده بودند و تنها ۲۹ درصد از بیمارانی که شوک ویو تراپی شده بودند از درمان انجام شده احساس رضایت کردند.
درمان درد پاشنه هرچه زودتر شروع شود بهتر است و در مواردی که از زمان شروع درد کمتر از ۶ هفته گذشته باشد یکی از بهترین درمان ها انجام نرمش های کششی است. با این حال در درمان موارد مزمن ممکن است شوک ویو تراپی تاثیر بهتری داشته باشد.
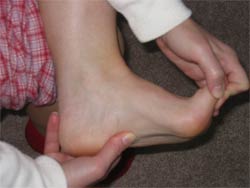
ولی نرمش کششی باید چگونه انجام شود.
این نرمش در حالت نشسته انجام میشود. برای انجام نرمش ابتدا بر روی صندلی نشسته و پای دردناک را بر روی زانوی پای سالم قرار میدهیم. با دست انگشتان پا را گرفته و با کشیدن آنها به بالا هم مچ پا و هم انگشتان پا را به سمت بالا میکشیم. سپس شست دست دیگر را بر روی کف پا قرار داده و نوار سفت کف آن را به آرامی ماساژ میدهیم تا کش بیاید. کشش را به مدت ده ثانیه حفظ میکنیم. این حرکت را ۲۰-۱۰ مرتبه انجام میدهیم. بهتر است این نرمش را در صبح ها و بعد از برخاستن از خواب انجام دهیم.
ابتلا به بیماری های دیسک بین مهره ای ممکن است زمینه ارثی داشته باشد
بر اساس مطالعه ای که در مجله جراحی استخوان و مفصل ( Journal of Bone and Joint Surgery (JBJS منتشر شده است بروز بیماری های دیسک بین مهره ای کمری که شایعترین آنها دژنرسانس یا خراب شدن دیسک و هرنی یا فتق دیسک است میتواند زمینه ارثی و خانوادگی داشته باشد.
این مطالعه بر روی بیش از ۲ میلیون نفر انجام شده است. در این جمعیت حدود ۱۲۶۴ نفر مبتلا به بیماری های دیسک بین مهره ای کمری بوده اند. مطالعه نشان میدهد که در وابستگان فامیلی افراد مبتلا به بیماری دیسک بین مهره ای کمری بیشتر از دیگر افراد احتمال این بیماری وجود دارد و این افزایش ریسک هم در فامیل درجه اول و هم فامیل های دورتر وجود داشت. با در نظر گرفتن این نکته که وجود این بیماری در فرد و در وابسته فامیلی درجه اول او میتواند به علت محیط زندگی یکسان آنها باشد وجود بیماری در فرد و وابستگان دورتر او نشان دهنده ارتباط خانوادگی و ژنتیکی بیماری است.
البته این مطالعه به هیچ وجه نشان نمیدهد که تنها علت بروز بیماری در دیسک بین مهره ای کمری، زمینه ژنتیکی و خانوادگی است بلکه این عامل را به عنوان یکی از عوامل دخیل در بروز بیماری مهم قلمداد میکند. بیماری های دیسک بین مهرهای از بیماری های شایع و از علل مهم بروز کمردرد در افراد هستند و عوامل زیادی مانند بالا رفتن سن و فشارهای مکانیکی میتوانند موجب آن شوند.
ارتباط نارسایی قلبی و خستگی در ساق ها چیست

محققان میگویند پزشکان نه تنها باید عضلات قلب یک بیمار مبتلا به نارسایی قلبی را درمان کنند بلکه باید عضلات ساق پای وی را هم تقویت نمایند.
نارسایی قلبی موجب ضعف و تنگی نفس میشود و این مشکلات میتوانند موجب کاهش ظرفیت حیاتی فرد در انجام فعالیت های روزانه مانند راه رفتن شوند.
محققان دانشگاه لیدز انگلستان برای اولین بار نشان دادند که ضعف عضلات ساق در فرد مبتلا به نارسایی قلبی ارتباط نزدیکی با شدت آن نارسایی دارد. تحقیقات آنها نشان داد که فعالیت های روزانه در بیماران مبتلا به نارسایی قلبی نه تنها به علت خود بیماری قلبی محدود میشود بلکه ضعف عضلات ساق هم در این بین نقش مهمی دارد.
در بررسی که این محققان بر روی بیماران مبتلا به نارسایی مزمن قلبی انجام دادند پاسخ عضلات قلب، ریه و ساق به یک فعالیت ورزشی متوسط بررسی شد. آنها متوجه شدند که در این بیماران آنزیم های عضلات ساق این بیماران نمیتواند بعد از شروع فعالیت بدنی تولید انرژی را تحت کنترل درآورد.
این محققین میگویند بسیاری از مبتلایان به نارسایی مزمن قلبی از خستگی ساق پاها در حین انجام فعالیت های ورزشی و یا در حین راه رفتن شاکی هستند و این موضوع نمیگذارد تا آنها افرادی فعال باشند. این خستگی میتواند به علت دسترسی ناکافی این عضلات به اکسیژن باشد. این دسترسی ناکافی به اکسیژن میتواند موجب یک احساس سوزش در عضلات در حین فعالیت بدنی شود.
این محققان عقیده دارند که با گرم کردن بدن Warm up یعنی انجام تدریجی حرکاتی که عضلات را آماده ورزش میکنند میتوان اکسیژن را به طرف آن عضلات هدایت کرد تا آنها بتوانند آماده انجام فعالیت شوند.
ورزش اثرات مفیدی در سلامت بیماران قلبی دارد. با گرم کردن تدریجی عضلات ساق میتوان ورزش را راحت تر و مداوم تر انجام داد و از آن سود برد.
آسیب دیسک بین مهره ای در افراد چاق بیشتر دیده میشود
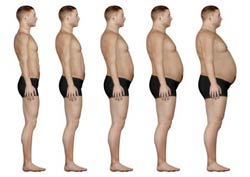
یک مطالعه بزرگ بر روی آسیب های و خرابی های دیسک بین مهره ای disc degeneration نشان داد که این عارضه در افراد چاق و سنگین وزن بیشتر از افراد معمولی دیده میشود. نتایج این مطالعه در مجله آرتریت و روماتیسم Arthritis & Rheumatism منتشر شده است.
به گزارش سازمان بهداشت جهانی WHO چاقی یکی از قابل پیشگیری ترین عوامل مساعد کننده بسیاری از بیماری هاست. شیوع این عارضه از حدود ۳۰ سال قبل تاکنون تقریبا دو برابر شده است. بر طبق همین گزارش در سال ۲۰۰۸ میلادی ۱.۵ میلیارد نفر از مردم جهان وزنی بیش از طبیعی داشته اند و در همین سال ۲۰۰ میلیون مرد و ۳۰۰ میلیون زن چاق بوده اند.
مطالعات قبلی ارتباط بین چاقی و کمردرد را نشان داده است. متخصصان میگویند خرابی دیسک یکی از علل کمردرد است و چاقی میتواند با خراب کردن دیسک بین مهر ای موجب کمردرد شود.
در مطالعه ای که در دانشگاه هنگ کنگ صورت گرفته است تعداد ۲۶۰۰ فرد با سن متوسط ۴۲ سال مورد مطالعه قرار گرفته اند. محققین با استفاده از ام آر آی ستون مهره همه افراد را مورد بررسی قرار دادند. ۷۳ درصد از افراد مورد مطالعه دچار خرابی دیسک بودند. این خرابی در مورد مردان ۷۶ درصد و در مورد زنان ۷۱ درصد بود. در افراد مسن تر خرابی دیسک بیشتر بود. تعداد ۷ درصد افراد مورد مطالعه لاغر بودند، ۴۸ درصد وزن طبیعی داشتند، ۳۶ درصد وزن زیاد داشتند و ۹ درصد چاق بودند.
مطالعه نشان داد که با بالا رفتن وزن افراد وسعت و شدت خرابی دیسک بین مهره هم افزایش پیدا میکند. به نظر میرسد با افزایش وزن فشارهای وارده به دیسک افزایش پیدا کرده و این عامل میتواند موجب خراب شدن آن شود. این احتمال هم وجود دارد که به علت بالا بودن میزان سلول های چربی در افراد چاق این سلول ها موجب ایجاد التهاب شوند و این التهاب روند خرابی دیسک را تشدید کند.
درد پاشنه را میتوان با رادیوتراپی کاهش داد
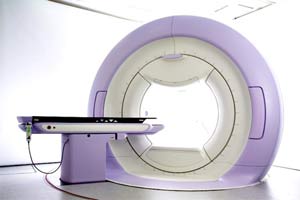
یکی از درمان هایی که اخیرا برای درد پاشنه مورد استفاده قرا رمیگیرد رادیوتراپی است. رادیوتراپی همان درمانی است که در آن با استفاده از اشعه گاما با سلول های سرطانی مبارزه میشود. این نتیجه آخرین تحقیقاتی است که در مجله Journal of Radiation Oncology – Biology – Physics به چاپ رسیده است.
درد پاشنه در حدود ۱۰-۸ درصد از مردم وجود دارد. درمان مرسوم این بیماری استفاده از گرمای موضعی، سرمای موضعی، داروهای ضد التهابی و تزریق استروئید در پاشنه پا است. این درمان ها در چیزی حدود ۸۰ درصد موارد موفقیت آمیز بوده و میتواند درد پاشنه بیمار را از بین ببرد. با این حال در تعدادی از بیماران درد پاشنه به راحتی از بین نمیرود.
درد پاشنه میتواند مزمن و یا بسیار دردناک شود و بسیاری از مردان و زنان مبتلا به این بیماری نمیتوانند مدت زیادی بایستند یا راه بروند. از سال ها قبل مشخص شده است که رادیوتراپی یک اثر ضد التهابی موثر دارد. حالا محققین در دانشگاه سارلند آلمان از این روش برای درمان درد پاشنه استفاده کرده اند.
در این تحقیق که بر روی ۱۸۲ بیمار و به مدت یک سال انجام شده است برای درمان در پاشنه ۲۹ نفر از آنها از رادیوتراپی استفاده شد. دوز کلی مورد استفاده در این تحقیق ۱۲-۶ Gy بود که در شش مرحله بصورت دو بار در هفته به بیمار داده شد. رادیوتراپی در حدود ۷۰ درصد از ان بیماران توانست درد پاشنه را از بین ببرد.
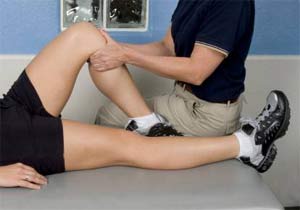
پوشیدن بریس زانو یا زانوبند بعد از جراحی رباط صلیبی تاثیری در بهبودی بیمار ندارد ولی انجام نرمش های طبی بخصوص آنهایی که دامنه حرکتی زانو را بهتر میکنند و عضلات اطراف آن را تقویت میکنند میتوانند تا حد زیادی به بیمار کمک کنند. در مطالعه ای که در مجله جراحی استخوان و مفاصل Journal of Bone and Joint Surgery (JBJS) منتشر شده است یک تیم از محققین ارتوپدی نتیجه ۲۹ مطالعه دیگر پزشکی را که بر روی اعمال جراحی بازسازی رباط صلیبی انجام شده مورد بررسی قرار داده اند.
آنها به این نتیجه رسیدند که شروع هرچه زودتر نرمش های طبی بعد از عمل جراحی بازسازی رباط صلیبی میتواند نتیجه جراحی را به نحو چشمگیری ارتقاء دهد ولی پوشیدن بریس زانو این تاثیر را ندارد.
رباط صلیبی قدامی از پایدار کننده های مهم مفصل زانو است و پارگی آن از آسیب های شایع و مهم زانو است. پارگی این رباط در ورزش های پر تحرکی مانند فوتبال و بسکتبال که در آنها جهت حرکت فرد به ناگهان عوض میشود و یا فرد ناگهان می ایستد و یا در حین پریدن و فرود آمدن مجدد بر روی زمین به غلط بر روی زمین فرود میاید دیده میشود. پارگی رباط صلیبی در بسیاری موارد نیاز به جراحی بازسازی دارد. بعضی از جراحان بعد از جراحی زانوی بیمار را با استفاده از زانوبند برای مدت زیاید بیحرکت میکنند. با این حال در سال های اخیر تمایل بیشتری بوجود آنده تا بجای بیحرکت کردن زانو آن را زودتر به حرکت انداخته و عضلات آن را تقویت کنند.
مطالعات جدید نشان میدهند که بجای بیحرکت کردن زانو بهتر است آن را بعد از جراحی زودتر به حرکت انداخته، عضلات اطراف آن را تقویت کرده و نرمش ها تعادلی و مهارتی را هرچه زودتر شروع کرد. دیگر نکاتی که این مطالعات نشان داده اند عبارتند از
- نرمش های طبی باید هرچه زودتر شروع شوند. بهترین زمان برای شروع انها چند روز اول بعد از جراحی است
- نرمش هایی که تمرکز آنها بر حس عمقی مفصلی (آگاهی از از حرکات مفاصل فرد) است اهمیت بالایی در بازپروی فرد دارد
- نرمش های تعادلی به فرد کمک میکنند تا زودتر به فعالیت روزمره بازگردد
- مصرف ویتامین یا مکمل های دارویی تاثیری در روند بهبودی بعد از جراحی ندارد
بطور کلی توصیه میشود بیماران بعد از جراحی بازسازی رباط صلییبی تحت نظر پزشک جراح خود هرچه زودتر نرمش های طبی زانو را آغاز کنند. این نرمش ها نتایج درمان را مطلوب تر کرده و به بیمار کمک میکنند تا هرچه زودتر به فعالیت های روزانه و ورزشی بازگردد.
در تصادفات رانندگی انتقال مستقیم بیمار به یک مرکز تخصصی تروما احتمال زنده ماندن بیمار را بیشتر میکند

بیمارانی که در تصادفات رانندگی آسیب شدیدی میبینند در صورتی که مستقیما بعد از تصادف به یک مرکز تخصصی که فقط در زمینه رسیدگی به این بیماران فعالیت دارد فرستاده شوند ۳۰ درصد بیشتر احتمال زنده ماندن دارند تا اینکه ابتدا به یک مرکز درمانی یا بیمارستانی عمومی انتقال داده شوند. این نتیجه تحقیقاتی است که در بیمارستان سنت مایکل تورنتو انجام شده و نتیجه آن در مجله تروما و جراحی آسیب های حاد Journal of Trauma and Acute Care Surgery منتشر شده است.
مرکز تخصصی تروما بیمارستانی است که در آن پرسنل درمانی آموزش های تخصصی دیده اند تا بتوانند به بیمارانی که بر اثر تصادفات رانندگی، سقوط از ارتفاع، جراحات ناشی از سلاح سرد یا گرم و یا هر آسیب حاد دیگر صدمه دیده اند کمک کند. این بیماران در بسیاری اوقات دچار آسیب و صدمات جدی در احشاء هستتند. بسیاری از این بیماران همراه با شکستگی در یک اندام خود ممکن است دچار ضربه مغزی، خونریزی ریوی، پارگی احشاء شکمی و یا دیگر آسیب ها شده باشند. جان این بیماران بشدت در خطر بوده و به علت شدت آسیب های وارده و خونریزی های شدید وضعیت بسیار ناپایدار و خطرناکی دارند.
کمک به این بیماران نیازمند همکاری بسیار نزدیک بین پزشکان متخصص جراحی، ارتوپدی، جراحی اعصاب بیهوشی و بسیاری تخصص های دیگر است. پرسنل پرستاری و پرسنل اطاق عمل این مراکز باید بسیار کارآزموده و ماهر باشند تا بتوانند بسرعت وارد عمل شده و در کوتاه ترین زمان بهترین خدمات پزشکی را به بیمار ارائه دهند. مرکز درمانی هم باید مجهز بوده و امکانات کافی را برای کنترل این بیماران در اختیار داشته باشد.
در بسیاری از کشورها در داخل و اطراف شهرهای بزرگ تعدای از این مراکز وجود دارند تا بتوانند خدمات خود را به بیماران نیازمند ازائه دهند. این مراکز در ۲۴ ساعت شبانه روز کاملا فعال باقی میمانند.
در تحقیقی که انجام شده مشخص گردیده است که تنها نیمی از بیمارانی که در حین تصادفات رانندگی آسیب میبینند مستقیما به این مراکز ارجاع داده میشوند و این وضعیت میتواند کیفیت خدمات ارائه شده به آنها را کاهش داده و احتمال مرگ و میر در آنها را افزایش دهد. ارجاع به مراکز غیر تخصصی دو دلیل عمده دارد. گاهی اوقات پرسنل پیراپزشکی آمبولانس از شدت جراحات وارد شده به بیمار ارزیابی درستی نداشته و آن را کم اهمیت میپندارند و در مواردی دیگر ممکن است انتقال بیمار به یک مرکز تخصصی زمان زیادی را طلب کند.
به نظر میرسد باید سرمایه گذاری بیشتری در آموزش پرسنل درمانی به عمل آورد تا آنها بتوانند به سرعت و به دقت تفاوت یک آسیب ساده را با بیماری که آسیب شدیدتر دیده و نیاز به مراقبت های تخصصی دارد دریابند. همچنین باید امکان انتقال سریعتر بیماران به مراکز تخصص فراهم شود.
مشکلات ناشی از دررفتگی شانه در افراد مسن
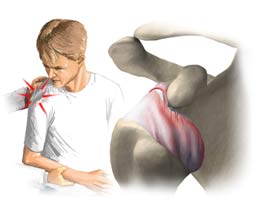
گرچه احتمال بروز دررفتگی شانه در جوان ها و افراد مسن تر به یک اندازه است ولی این دررفتگی در افراد مسن تر در بسیاری اوقات به درستی تشخیص داده نمیشود و همین امر میتواند موجب باقی ماندن یک شانه دردناک برای سال های متمادی شود.
از لحاظ میزان
- حدود یک پنجم دررفتگی های شانه در سنین بالای ۶۰ سال ایجاد میشوند
- احتمال دررفتگی مکرر شانه در سنین ۳۰-۲۰ سالگی ۹۰ درصد و در سنین بالای ۴۰ سالگی تنها ۱۰ درصد است
- در سنین بالاتر از ۶۰ سالگی آسیب روتاتور کاف همراه با دررفتگی شانه بالاتر از جوان ها و در حد ۸۶-۳۵ درصد است
از لحاظ علائم و بررسی بالینی
امروزه افراد مسن فعالیت های بدنی بیشتری نسبت به دهه های قبل دارند و بررسی دقیق تر آسیب های وارده به شانه در این گروه سنی میتواند تا حد زیادی از مغفول ماندن آنها جلوگیری کند. باقی ماندن درد شانه، عدم توانایی در بالا آوردن شانه و ضعف اندام فوقانی میتواند نشانه دررفتگی تشخیص داده نشده شانه باشد. آسیب های روتاتور کاف در شانه افراد مسن زیاد دیده میشوند و در صورت عدم تشخیص و یا درمان مناسب میتواند موجب دردر مزمن شانه شود.
پیشگیری از آسیب

بسیاری از افراد فشارهای زیادی را به شانه های خود وارد میکنند. کوله پشتی ها در این بین یکی از مقصرین اصلی هستند. دانش آموزان، کوهنوردان، نظامیان، آتش نشانان و بسیاری افراد دیگر از کوله پشتی استفاده میکنند. فشارهایی که نوارهای شانه ای کوله پشتی به شانه وارد میکنند میتوانند موجب کشیدگی های عضلانی و حتی فشار به مفاصل ستون مهره گردنی و بروز مشکلاتی در آنها شود. با این حال در مطالعه ای که انجام شده نشان داده شده است که این فشارها میتوانند موجب فشرده شدن اعصابی شوند که از گردن و شانه عبور کرده و به دست و انگشتان میرسند.
این فشرده شدن میتواند کم یا زیاد باشد. در موارد خفیف فرد ممکن است احساس گزگز کردن یا کمی خواب رفتگی در نوک انگشتان دست خود داشته باشد و در حالات شدید ممکن است حرکات دست و انگشتان دچار اختلال جدی شود. این مشکلات میتوانند اختلالاتی را در کارایی فرد به دنبال داشته باشند. یک کارگر که به همین علت دچار اختلال در حس و حرکات انگشتان دست شده نمیتواند ماشین کاری های ظریف را انجام دهد، سرباز نمیتواند به درستی و به موقع شلیک کند و دانش آموز نمیتواند تکالیف خود را به درستی انجام داده، بنویسد و نقاشی کند.
مطالعات محققین نشان داده است که بر اثر فشار کوله پشتی سنگین و بخصوص فشاری که نوارهای شانه ای آن به جلو شانه ها وارد میکنند اعصاب خاصی به نام شبکه عصبی گردنی تحت فشار قرار میگیرند. شبکه گردنی Brachial plexus تعدادی عصب است که به یکدیگر متصل شده و یک شبکه را تشکیل میدهند. این شبکه عصبی در ناحیه گردن، زیر ترقوه و در جلو شانه قرار گزفته است.

بررسی جدیدی که به توسط بنیاد بین المللی استوپروز International Osteoporosis Foundation (IOF) Nutrition Working Group انجام شده است تاثیر تغذیه را بر روی سارکوپنی sarcopenia مورد بررسی قرار داده و نقش مصرف پروتئین، ویتامین دی و بی و غذاهای با پایه اسیدی را مورد تاکید قرار داده است.
سارکوپنی یا از دست دادن تدریجی توده عضلانی یک پدیده طبیعی ناشی از افزایش سن بوده و از علل مهم ناتوانی در افراد مسن میباشد. قدرت عضلانی مناسب بدن بخصوص در اندام تحتانی مانع اصلی جلوگیری کننده در زمین خوردن بخصوص در افراد مسن است. زمین خوردن افراد در سنین بالا از علل مهم شکستگی لگن است پس میتواند دید که کاهش حجم توده عضلانی و قدرت آنها در سنین بالا تاثیر مهمی در شیوع شکستگی لگن دارد.
در بررسی بنیاد استئوپوروز عادات تغذیه ای که موجب از دست رفتن توده عضلانی میشود و با بالعکس حجم و قدرت عضلات را حفظ میکند مورد بررسی قرار گرفته است. در این بررسی ذکر شده است که گرچه مهمترین عامل در حفظ قدرت عضلات در سنین بالا انجام مرتب نرمش و ورزش های مقاومتی است با این حال نقش تغذیه و ترکیب مواد غذایی مورد مصرف بخصوص تعادل در مصرف مواد غذایی اسیدی و بازی مهم است. در این بررسی نقش موارد غذایی زیر مورد تاکید قرار گرفته است.
- پروتئین ها : مصرف پروتئین ها نقش مهمی را در سلامت عضلات بازی میکنند. توصیه میشود هر فرد بالغ روزی ۱.۲-۱ گرم پروتئین به ازای هر کیلوگرم وزن خود مصرف کند تا عضلات و استخوان های سالمی داشته باشد. البته مصرف این میزان پروتئین به شرط سالم بودن کلیه ها است
- ویتامین دی : مصرف ویتامین دی به اندازه کافی نقش بسیار مهمی در حفظ توده عضلانی و کارکرد مناسب آنها بخصوص در افراد مسن دارد
- کاهش مصرف اسیدها : مصرف زیاد غذاهای تولید کننده اسید ( مانند گوشت و غلات) همراه با کاهش مصرف موارد غذایی باز (آلکالن) مانند میوه و سبزیجات میتواند تاثیر مضری بر روی سلامت عضلات بدن داشته باشد. پس توصیه میشود سبزیجات و میوه بیشتری مصرف شود
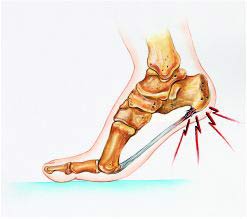
درد پاشنه از علل مهم ناتوانی در راه رفتن است. درد پاشنه میتواند فرد مبتلا را مدت ها آزار داده و اجازه ندهد تا وی بتواند به راحتی راه برود. اکنون یک مطالعه جدید که در مکزیک انجام شده است نشان میدهد که یکی از راه های خوب برای درمان درد پاشنه پا نه تزریق کورتون در پاشنه بلکه استفاده از بوتاکس است. نتیجه این تحقیق در مجله بین المللی پا و مچ پا the journal Foot & Ankle International به چاپ رسیده است.
علت اصلی در پاشنه پا فاسئیت پلانتار است. فاسئیت پلانتار به معنای التهاب فاشیای پلانتار یا فاشیای کف پایی است. فاشیای کف پایی یک بافت محکم شبیه رباط است که در سراسر کف پا کشیده شده و از جلو به پنجه پا و در عقب به استخوان پاشنه متصل میشود. التهاب این بافت در محل اتصال به پاشنه میتواند موجب درد آن ناحیه شود. درمان های متفاوتی برای این بیماری انجام میشود ولی وقتی درمان های معمول نمیتوانند درد بیمار را کاهش دهند یکی از راه های معمول تزریق کورتون به توسط پزشک در محل اتصال فاشیای پلانتار و استخوان پاشنه است.
تزریق کورتون در پاشنه پا ممکن است با عوارضی همراه باشد. بطور مثال در ۶-۲ درصد موارد این تزریقات میتواند منجر به پاره شدن فاشیای پلانتار شود. اکنون محققین از بوتاکس برای درمان این بیماری استفاده میکنند. بوتاکس نوعی سم است که موجب فلج شدن موقت عضلات میشود. امروزه از بوتاکس بطور وسیعی در برطرف کردن چین و چروک های صورت استفاده میگردد. علت اصلی چین و چروک های صورت انقباض عضلات زیر پوستی است و با فلج کردن این عضلات میتوان چروک ها را کاهش داده یا از بین برد. از همین مکانیسم برای فلج عضلات پا استفاده میشود تا بتوان بدین طریق التهاب و درد پاشنه را از بین برد.
محققین دو دسته بیمار شامل ۳۶ نفر را که مبتلا به درد پاشنه پا بودند در نظر گرفته، تعدای از آنها را با تزریق کورتون در پاشنه پا و تعدای را با تزریق بوتاکس در عضلات پشت ساق درمان کردند و به این نتیجه رسیدند که در گروهی که با بوتاکس درمان شده اند درمان موثرتر و ماندگارتر بوده است.
گرچه بسیاری از مبتلایان به درد پاشنه را میتوان با درمان های ساده تر مانند کاهش وزن، استفاده از کفی و انجام نرمش های کششی برای عضلات پشت ساق و فاشیای کف پا درمان کرد با این حال در موارد مقاوم به درمان میتوان از تزریق بوتاکس برای غلبه بر این بیماری استفاده نمود.
مصرف زیاد قرص کلسیم در مردان میتواند موجب افزایش ریسک مرگ و میر بدنبال بیماری های قلبی عروقی شود

در مردانی که مکمل های دارویی حاوی مقادیر زیاد کلسیم را مصرف میکنند احتمال مرگ و میر بدنبال مشکلات قلبی و عروقی بیشتر میشود. این نتیجه تحقیقاتی است که در مرکز تحقیقات سرطان در بتسدا انجام شده و در مجله طب داخلی امریکا JAMA Internal Medicine به چاپ رسیده است.
امروزه بسیاری از مردم بخصوص افراد مسن از مکمل های دارویی حاوی کلسیم به منظور مقابله با پوکی استخوان استفاده میکنند. با این حال تاثیر مصرف آن بر روی کل بدن قابل بحث است.
در این تحققیق تعداد ۳۸۸ هزار فرد با سن بین ۷۱-۵۰ سال را در مدت ۱۲ سال مورد بررسی قرار گرفتند. در این مدت ۳۸۷۴ مورد مرگ در زنان و ۷۹۰۴ مورد مرگ در مردان بر اثر سکته قلبی گزارش شد. در گروه مورد مطالعه ۵۱ درصد مردان و ۵۰ درصد زنان بطور مرتب از مکمل های دارویی کلسیم استفاده میکرده اند. مطالعه نشان داد که در مردانی که روزانه بیش از یک گرم مکمل حاوی کلسیم مصرف کرده اند احتمال مرگ ناشی از سکته قلبی ۲۰ درصد بیشتر شده است. در این گروه از افراد احتمال بیماری های قلبی عروقی ۱۹ درصد و احتمال سکته مغزی هم ۱۴ درصد افزایش یافته بود.
مطالعه نشان داد که مصرف داروهای حاوی کلسیم احتمال مرگ ناشی از سکته قلبی در زنان را افزایش نمیدهد. همچنین مصرف کلسیم بصورت طبیعی هم این احتمال مرگ و میر را زیاد نمیکند. این افزایش احتمال فقط در مورد مردان و آنهم در مصرف داروها و مکمل های غذایی حاوی کلسیم است.
البته این تنها مطالعه ای نیست که تاکنون در این مورد انجام شده است. در مجله قلب Heart هم در مقاله ای ذکر شده که در آن با بررسی ۲۴ هزار فرد به این نتیجه رسیده اند که مصرف داروهای حاوی کلسیم احتمال سکته قلبی را افزایش میدهد. محققین نیوزیلندی هم در مقاله ای که در سال ۲۰۱۱ در مجله طب داخلی انگلستان (BMJ (British Medical Journal) (April 2011 issue به چاپ رسیده است ذکر کرده اند که مصرف این مکمل ها در زنان مسن هم میتواند احتمال سکته قلبی را افزایش دهد.

در حدود ۴۸ درصد کسانی که به تنیس البو مزمن دچار هستند در شش ماه بعد از تزریق “پلاسمای سرشار از پلاکت” علائم بالینی به نحو چشمگیری بهتر شده و شدت درد آنها کاهش پیدا کرده است. این نتیجه مطالعه ای است که در گردهمایی سالانه انجمن ارتوپدی امریکا ارائه شده است.
پی آر پی یا “پلاسمای سرشار از پلاکت” نوعی فرآورده خونی است و تزریق آن در بعضی نقاط از اندام راهی است که در سال های اخیر برای درمان تعدادی از دردهای سیستم حرکتی پیشنهاد شده است.
تنیس البو بیماری شایعی است که در حدود ۲-۱ درصد از افراد جامعه وجود دارد و موجب درد در قسمت خارجی آرنج میشود. این بیماری در واقع به علت التهاب تاندون در محل اتصال عضلات پشت ساعد به سطح خارجی آرنج ایجاد میشود. تزریق پی آر پی از درمان های جدیدی است که برای تنیس البو پیشنهاد شده است.
در مطالعه ای که در گردهمایی سالانه انجمن ارتوپدی امریکا (۲۰۱۳) ارائه شده است تعداد ۲۳۰ بیمار مبتلا به تنیس البو مزمن که به درمان های معمول جواب مناسب درمانی نداده اند مورد بررسی قرار گرفته اند. در تعدادی از این بیماران برای درمان از تزریق پی آر پی استفاده شده و در تعدادی دیگر از بیماران تنها آب مقطر به ناحیه آرنج تزریق شده است. بعد از گذشت ۲۴ هفته ۷۵ درصد از گروهی که تزریق پی آر پی برای آنها انجام شده بود کاهش چشمگیری در میران درد آرنج داشتند در حالیکه این میزان در گروه کنترل (تزریق آب مقطر) ۵۶ درصد بود.
بعد از گذشت شش ماه از تزریق میزان کاهش درد در گروهی که از پی آر پی استفاده کرده بودند ۸۴ درصد و در گروه کنترل ۶۶ درصد بود.
این مطالعه نشان میدهد که در مواردی که علائم تنیس البو با درمان های معمول بهبود نیافته و مزمن میشود استفاده از روش تزریق پلاسمای سرشار از پلاکت (پی آر پی) میتواند نتایج خوبی را به همراه داشته باشد.
احتمال آسیب مجدد رباط صلیبی قدامی بعد از جراحی ۶ برابر طبیعی است
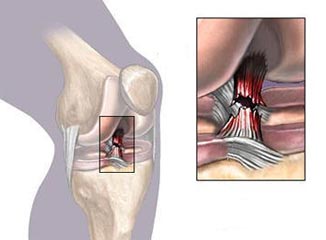
بازسازی رباط صلیبی قدامی یکی از اعمال جراحی رایج زانو است با این حال احتمال اینکه در ۲۴ ماه اول بعد از جراحی، رباط صلیبی مجددا پاره شود ۶ برابر کسی است که هیچگاه دچار این پارگی نشده است. این گفته نتیجه مطالعه ای است که در کنگره سالانه انجمن ارتوپدی طب ورزشی امریکا در شیکاگو ارائه شده است.
محققینی که این مطالعه را انجام داده اند ذکر میکنند که این ریسک در ورزشکاران زن حدود چهاربرابر است. آنها همه ورزشکارانی را که رباط صلیبی خود را جراحی کرده اند در معرض آسیب مجدد میدانند و به همه آنها توصیه میکنند تا احتیاط های لازم را برای ممانعت از پارگی مجدد به عمل آورند.
این مطالعه بر روی ۷۸ بیمار شامل ۵۹ ورشکار زن و ۱۹ ورزشکار مرد با سن ۲۵-۱۰ سال که تحت عمل جراحی بازسازی رباط صلیبی قرار گرفته اند و ۴۷ ورزشکار سالم انجام شده است. همه افراد تا ۲۴ ماه تحت نظر گرفته شدند. از گروهی که تحت جراحی قرار گرفته بودند ۲۳ نفر و از گروه دیگر ۴ نفر دچار آسیب رباط صلیبی قدامی شدند. در زنانی که یک بار آسیب رباط داشته اند احتمال آسیب زانوی طرف مقابل دو برابر بیشتر بود.
در این مطالعه در ۳۰ درصد گروهی که یک بار آسیب رباط صلیبی را تجربه کرده و عمل شده بودند در ۲۴ ماه بعد از جراحی آسیب مجدد ایجاد شده بود که ۲۰ درصد آسیب ها در زانوی مقابل بوده است.
این مطالعه نشان میدهد که باید در روش های بازپروری بعد از جراحی و مراقبت های لازم بعد از جراحی بازنگری صورت گیرد تا احتمال آسیب مجدد کاهش پیدا کند.
آسیب های تاندون آشیل در ورزشکاران مرد شایعتر است
بر اساس مطالعه ای که در مجله بین المللی پا و مچ پا Foot & Ankle International منتشر شده است احتمال آسیب های تاندون آشیل در ورزشکاران مرد بیش از ورزشکاران زن است. محققین تعداد ۴۰۶ بیمار با آسیب تاندون آشیل را بررسی کرده اند. سن متوسط این بیماران ۴۶ سال بوده و ۸۳ درصد آنها مرد بوده اند. در ۶۸ درصد از این بیماران آسیب تاندون آشیل در حین ورزش بوجود آمده است.
مهمترین ورزش هایی که موجب آسیب تاندون آشیل شده اند عبارت بوده اند از بسکتبال با ۳۲ درصد، تنیس در ۹ درصد و فوتبال در ۸ درصد و در بیماران جوانتر از ۵۵ سال ۷۷ درصد از پارگی ها در حین ورزش ایجاد شده است در حالیکه این آمار در افراد جوانتر ار ۴۲ سال ۵۵ درصد بوده است. 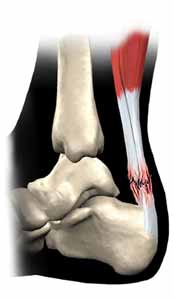
در افراد مسن تر و در افراد چاق آسیب های تاندون آشیل میتواند به عللی غیر از ورزش هم ایجاد شود. در این گروه از افراد احتمال تاخیر در تشخیص بیشتر است و در غالب اوقات این آسیب در ابتدا به غلط پیچ خوردگی مچ پا تشخیص داده میشود. مسلما تاخیر در تشخیص درست موجب تاخیر در درمان شده و آن هم موجب میشود تا نتایج درمانی کمتر از حد مطلوب باشد.
به همین دلیل در افراد مسن تر و افراد چاق باید آسیب های مچ پا با دقت بیشتری معاینه شود و به خصوص به درد و تورم در ناحیه تاندون آشیل توجه بیشتری گردد. این مطالعه همچنین نشان داده است که بیماران مبتلا به پارگی تاندون آشیل در ۵ درصد موارد دچار پارگی مجدد در همان تاندون شده و در ۶ درصد از موارد پارگی در تاندون آشیل مچ پای دیگر داشته اند و یا در آینده خواهند داشت.
این مطالعه بررسی های قبلی را تائید کرده است که پاره شده تاندون آشیل در یک مچ پا احتمال بروز پارگی در مچ دیگر را افزایش میدهد. ۸۵ درصد از مواردی که تاندون آشیل در یک مچ پا ایجاد شده و بعد از بهبودی مجددا پاره میشود در کسانی بوده است که در بار اول پارگی درمان آنها بصورت غیر جراحی صورت گرفته است.
آیا شکاندن انگشتان دست موجب آرتروز آنها میشود
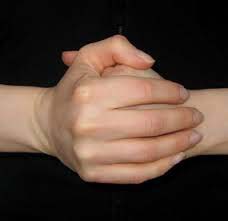
شکاندن انگشتان دست رفتاری است که در بسیاری از مردم دیده میشود. در این کار فرد با خم کردن شدید مفاصل بین انگشتی دست موجب ایجاد صدا از آنها میشود. شکاندن مفصل گرچه بطور شایعی در مفاصل دست انجام میگردد ولی میتواند به توسط فرد و بصورت ارادی در دیگر مفاصل بدن مانند مفصل ران، مچ دست، شانه، کمر، گردن، انگشتان پا، شانه، فک و مچ پا انجام شود.
محققین دانشگاه بهداشت مریلند در تحقیقی که به همین منظور انجام شده و نتایج آن در مجله بورد طب خانواده Journal of the American Board of Family Medicine منشر شده است ارتباط این رفتار را با بروز آرتروز و ساییدگی در مفاصل بررسی کرده اند. این محققین تعداد ۲۱۴ فرد را مورد مطالعه قرار دادند که در ۱۳۵ نفر آنها علائم رادیولوژیک آرتروز مفاصل انگشت دیده میشود و ۸۰ نفر آنها مفاصل دست سالمی داشتند. سن افراد بین ۸۹-۵۰ سال متغیر بود.
این محققین تصاویر رادیولوژی افراد را در مدت ۵ سال متوالی بررسی کردند و همچنین رفتار آنان را هم در مورد شکاندن انگشتان دست مورد توجه قرار دادند.
- ۲۰ درصد کل افراد مورد مطالعه مرتبا انگشتان دست خود را میشکاندند
- ۱۸ درصد افرادی که انگشتان دست خود را میشکاندند در رادیوگرافی که به عمل آمده دچار آرتروز مفصلی بودند
- آرتروز مفصلی در ۲۱ درصد کسانی که انگشتان دست را نمیشکاندند دیده شد
محققین اعلام کردند که شیوع آرتروز و ساییدگی انگشتان دست در بین کسانی که مفاصل این انگشتان را میشکنند تفاوت معنی داری با دیگر افراد ندارد.
محققین دیگری در دانشگاه میشگان امریکا بررسی خود را در این مورد در مجله بیماری های روماتیسمی Annals of Rheumatic Diseases منتشر کردند. آنها هم در مورد ارتباط بین شکاندن انگشتان دست و بروز آرتروز و ساییدگی در این مفاصل به نتایج مشابهی رسیدند. آنها همچنین متوجه شدند که کسانی که مرتبا انگشتان دست خود را میشکنند بیشتر از دیگر افراد ناخن های خود را میجوند، سیگار میشکند، الکل مصرف میکنند و کارهای یدی انجام میدهند.

بر طبق مطالعه ای که در مجله بین المللی پا و مچ پا Foot & Ankle International منتشر شده است در دهه گذشته به میزان قابل توجهی از میزان و شدت آمپوتاسیون یا قطع عضوها اندام تحتانی کاسته شده است. این کاهش تا حد زیادی به علت پیشرفت هایی است که در زمینه درمان زخم های دیابتی پا حاصل شده است.
دیابت بیماری شایعی است. حدود ده درصد جمعیت به آن مبتلا هستند و به نظر میرسد این آمار در حال افزایش باشد. فشاری که تشخیص و درمان این جمعیت مبتلا به دیابت بر اقتصاد هر کشور وارد میکنند قابل توجه است. اهمیت دیابت وقتی مشخص تر میشود که بدانیم حدود ۶۰ درصد آمپوتاسیون یا قطع عضوهایی که به علل غیر از تروما ( منظور قطع عضو هایی است که بعد از آسیب های شدید اندام بدنبال تصادف یا شکستگی ها ایجاد میشوند) صورت میگیرند به علت بروز عوارض ناشی از دیابت هستند.
تغییر دیگری که در دهه گذشته در مورد آمپوتاسیون های اندام تحتانی صورت گرفته است تغییر در سطح آن است. منظور از سطح یا Level آمپوتاسیون محلی از اندام تحتانی است که قطع در آن صورت میگیرد. بطور مثال آیا محل قطع در مچ پا، کف پا و یا انگشتان پا است. به نظر میرسد که در طی سال های گذشته به تدریج محل آمپوتاسیون های اندام تحتانی به پایین تر منتقل شده است. به سخن دیگر به جا قطع اندام در مچ یا کف پا بیشتر آمپوتاسیون ها در محل انگشتان پا انجام میشود.

از زمانی که در سال ۱۹۸۷ میلادی داروهای خانواده استاتین برای درمان بالا بودن کلسترول خون معرفی شد مصرف این داروها در حال افزایش است بطوریکه امروزه به توسط پزشکان در هر سال بیش از ۱۰۰ میلیون نسخه حاوی استاتین نوشته میشود. استاتین ها انواع مختلفی دارند و معمول ترین آنها آتورواستاتین یا لیپیتور (Atorvastatin (Lipitor و سیم واستاتین Simvastatin و لوواستاتین Lovastatin و پراواستاتین Pravastatin هستند.
مورد مصرف عمده استاتین ها کاهش میزان کلسترول است. این داروها به وفور در بیماران قلبی مصرف میشوند و میتوانند شدت بسیاری از بیماری های قلبی عروقی را کاهش دهند.
در حدود ۳-۱.۵ درصد کسانی که از این داروها استفاده میکنند دچار درد عضلانی میگردند و در هر سال حدود ۱.۵ میلیون نفر که از استاتین استفاده میکنند دچار عوارض عضلانی این دارو میشوند.
استاتین موجب چه مشکلاتی در عضلات میشود
مصرف استاتین میتواند موجب درد عضلانی، احساس ضعف در عضلات، احساس خستگی زیاد، کرامپ شبانه در عضلات و درد بر روی تاندون ها شود و در بعضی موارد موجب التهاب عضله و یا حتی تخریب سلول های عضلانی میگردد. درد عضلانی ناشی از مصرف این دارو بیشتر در عضلات ران و بازو بوده و بصورت یک احساس درد منتشر است. این درد معمولا با ورزش و فعالیت بدنی افزایش میابد.
علائم ذکر شده معمولا بطور متوسط پس از گذشت ۶ ماه از مصرف دارو شروع میشوند. البته این زمان میتواند بین یک هفته تا ۴ سال هم باشد. بعد از قطع مصرف دارو بطور متوسط دو ماه طول میکشد تا علوارض عضلانی آن فروکش کند.
چرا مصرف استاتین میتواند موجب مشکلاتی در عضلات شود
علت بروز عوارض عضلانی در مصرف استاتین به درستی شناخته شده نیست. بعضی عقیده دارند با مصرف این دارو و کاهش میزان کلسترول در غشای سلول های عضلانی این سلول ها دچار اختلال در عملکرد میشوند. عده ای دیگر از پزشکان معتقدند مصرف استاتین موجب کاهش تولید بعضی آنزیم های مورد نیاز بدن میشود.
عوارض عضلانی بدنبال مصرف استاتین در چه کسانی بیشتر دیده میشود
- سن بالای ۸۰ سال
- خانم ها
- لاغر بودن
- وجود بیماری های سیستمیک مانند دیابت
- نارسایی کبد و کلیه
- کم کاری تیروئید
- ورزش شدید
- مصرف زیاد الکل
- عفونت فعال
- تروما یا جراحی شدید
- مصرف زیاد گریپ فروت

در یک مطالعه که در مجله فیزیولوژی The Journal of Physiology منتشر شده نشان داده شده است که درمان جانشینی هورمونی در خانم های یائسه میتواند کارکرد عضلات را تا حد زیادی بهتر کند. درمان جانشینی هورمونی (Hormone replacement therapy (HRT به معنای تجویز داروهای هورمونی ( شامل استروژن همراه با پروژسترون ) به خانم ها به منظور کاهش علائم یائسگی است.
مطالعاتی که در دهه گذشته منتشر شده است تا حدود زیادی تمایل مردم به استفاده از این نوعی درمان را کاهش داده و دید منفی نسبت به این روش درمانی ایجاد کرده است. با این حال این مطالعه نتایج مثبتی را بدنبال استفاده از این روش درمانی نشان داده است.
مطالعات قبلی نشان داده بود که درمان جانشینی هورمونی موجب افزایش سرعت راه رفتن و همچنین افزایش میزان ارتفاع پرش میشود. در مطالعه اخیر که در دانشگاه اپسالای سوئد انجام شده است تاثیر این نوع درمان در سطح سلولی و مولکولی بررسی شده است. در این مطالعه دوقلوهای همسان که از لحاظ ژنتیکی مشابه یکدیگر بودند بررسی شدند. به یکی از آنها درمان جانشینی هورمونی داده شده و به دیگری داده نشد. سپس نمونه برداری از عضلات آنها به عمل آمد تا تاثیر درمان مشخص شود.
مطالعه نشان داد که گرچه درمان ذکر شده تغییری در اندازه فیبرهای عضلانی ایجاد نمیکند ولی عضلات افراد استفاده کننده قدرت بیشتری را در مقایسه با گروهی که از درمان استفاده نکرده بود نشان میدهد. به نظر میرسد این درمان موجب میشود تا تغییرایت که در پروتئین های سلول های عضلانی بر اثر بالا رفتن سن بوجود میاید کاهش یابد.
این مطالعه همچنین نشان داده که استفاده از درمان جایگزینی هورمونی موجب نظم و انسجام بیشتر در هسته سلول های عضلانی میشود که این امر به نوبه خود موجب بهبود انتقال پروتئین ها در سلول عضلانی و در نتیجه بهبود عملکرد آن میگردد.
حفظ قدرت عضلانی در خانم های مسن از این جهت حائز اهمیت زیادی است که کاهش آن موجب افزایش احتمال زمین خوردن فرد میشود و زمین خوردن از علل مهم شکستگی های لگن در این گروه سنی است. کم شدن توانایی های راه رفتن همراه با پوکی استخوان در این گروه سنی میتواند با افزایش احتمال شکستگی های لگن موجب بروز مشکلات زیادی برای این افراد شود.
چه بیماری نیاز به بازسازی رباط صلیبی دارد
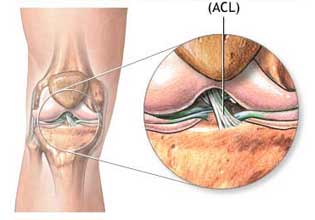
در یک مطالعه که در بیمارستان جراحی های خاص در نیویورک انجام شده است نشان داده شده که شکل زانو متغیر مهمی است تا پزشک بر اساس آن تصمیم بگیرد آیا بیمارش میتواند بدنبال آسیب رباط صلیبی قدامی تحت عمل جراحی بازسازی قرار بگیرد یا خیر
مطالعات قبلی نشان داده بود که شکل مفصل زانو که در هر فرد متفاوت با دیگری است میتواند در بعضی افراد زمینه را برای آسیب دیدن رباط صلیبی قدامی فراهم کند. این پدیده بخصوص در ورزشکاران صادق است. مطالعه اخیر یک قدم فراتر رفته و نشان میدهد که حتی نتیجه عمل جراحی بازسازی رباط صدمه دیده هم تا حد زیادی به شکل آناتومیک مفصل زانو وابسته است.
آسیب رباط صلیبی قدامی یکی از صدمات شایع زانو است که هر ساله در تعداد زیادی از افراد و بخصوص در ورزشکاران ایجاد شده و فشار مالی زیادی را بر دوش سیستم بهداشتی کشورها وارد میکند. آسیب رباط صلیبی در صورت عدم درمان میتواند موجب خراب شدن منیسک و پس از مدتی شروع آرتروز و ساییدگی مفصل زانو شود. با انجام بازسازی رباط میتوان تا حدود زیادی جلوی پیدایش این عوارض را گرفت. البته همه بیماران مبتلا به این آسیب نیاز به جراحی ندارند. بعضی بیماران حتی با وجود پارگی رباط، مفصل زانوی نسبتا پایداری دارند. در این افراد آسیب رباط صلیبی موجب بروز عارضه نمیشود.
در مطالعه ای که ذکر شد محققین ۹ زانو را از جسد افراد متوفی گرفته و آنها را به ماشین هایی متصل کردند. این ماشین ها زانوها را درست مانند وقتی انسان راه میرود خم و راست کرده و نیروهایی را که براثر وزن فرد به زانو وارد میشود هم بر زانو وارد میکردند. سپس با کارگذاشتن سنسورهایی بر روی نقاط مختلف سطوح مفصل زانو نیروهایی را که در حین راه رفتن و حرکات مختلف مفصل زانو بر این سطوح وارد میشود اندازه گیری کردند. این اندازه گیری ها در دو مرحله انجام شد. در یک مرحله زانو سالم بود و سپس در مرحله بعد رباط صلیبی قدامی زانو پاره شده و اندازه گیری ها مجددا صورت گرفت.
اندازه گیری ها نشان داد که نیروهای وارده به سطح مفصلی قبل و بعد از پاره شدن رباط صلیبی قدامی با هم متفاوت است. به بعضی نقاط مفصل قبل از پارگی رباط نیروها و فشارهای کمتری وارد میشد که بعد از پارگی این نیروها بیشتر میشدند و در بعضی دیگر از نقاط هم این رویه برعکس بود. با این حال این تغییرات در زانوهای مختلف متفاوت بود.
تنها تغییر ثایت این بود که بعد از پارگی، فشار به سطح خلفی پلاتوی تیبیا ( پلاتوی تیبا سطح فوقانی استخوان تیبیا یا درشت نی است که با سطح پایینی استخوان ران مفصل میشود) در همه نمونه ها افزایش پیدا کرد. با این حال فشار به سطح جلویی یا قدامی پلاتوی تیبیا در بعضی زانوها بیشتر و در بعضی دیگر کمتر شد. بطور مثال در کسانی که پلاتوی تیبیای آنها گودی بیشتری داشت مفصل زانو پایدارتر بود و بعد از پاره شدن رباط صلیبی قدامی فشار وارده به قسمت قدامی سطح مفصلی افزایش پیدا نکرد. شیب پلاتوی تیبیا هم متغیر تاثیرگذار دیگر بود. در کسانی که این شیب زیاد بود بعد از پارگی نیروهای بیشتری به مفصل وارد میشدند.
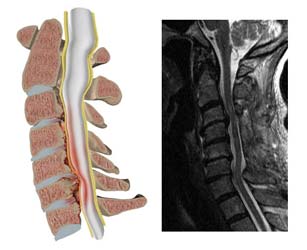
در یک مطالعه که بر روی ۴۲ بیمار انجام شده است مشخص شده که میلوپاتی گردنی که در آنها وجود داشته بمدت ۲ سال تشخیص داده نشده است. به عبارت دیگر بیماری دیر تشخیص داده میشود. همه این بیماران بعد از تشخیص بیماری تحت عمل جراحی قرار گرفتند. این مطالعه از این جهت مهم است که بررسی های قبلی نشان داده هرچه بیماری زودتر تشخیص داده شود نتایج درمانی آن بهتر خواهد بود. تشخیص میلوپاتی گردنی تنها در ۵ درصد بیماران در اولین ویزیت داده شده است. نتایج دقیق این مطالعه در مجله Neurosurgical Focus منتشر شده است.
میلوپاتی گردنی شایعترین نوع اختلال عملکرد در نخاع بالغین است.
با افزایش سن بتدریج مفاصل ستون مهره گردنی دچار ساییدگی میشوند. به این روند اسپوندیلوز گردنی میگویند. در اسپوندیلوز گردنی جدای از ساییده شدن مفاصل گردنی، در اطراف این مفاصل استخوان اضافی ایجاد شده و رباط های اطراف این مفصل ها هم کلفت و ضخیم میشوند. این تغییرات موجب تنگ شدن کانال نخاعی گردنی و بدنبال آن افزایش فشار به نخاع میشوند. این فشار موجب اختلالاتی در عملکرد نخاع شده و علائمی را بوجود میاورد که به آن میلوپاتی گردنی میگویند.
مهمترین علائم میلوپاتی گردنی درد مختصر گردن، اختلال در حس و حرکت اندام ها، اختلال در راه رفتن و در موارد شدیدتر اختلال در کنترل ادرار و مدفوع است. میلوپاتی گردنی یک بیماری پیشرونده است و وقتی که علائم عصبی ایجاد شود بیمار باید تحت عمل جراحی قرار گیرد. نشان داده شده است که این جراحی هر چه زودتر انجام شود نتیجه آن در بهبود علائم بیمار بهتر خواهد بود.
در مطالعه انجام شده نشان داده شد که تنها تعداد کمی از بیماران در اولین ویزیت تشخیص داده میشوند. اولین ویزیت بیماران معمولا به توسط پزشک های عمومی انجام میشود. بیمار ممکن است در ویزیت های بعدی به متخصص ارتوپدی، نورولوژیست و یا متخصص جراحی اعصاب ارجاع داده شود. در بیمارانی که به توسط متخصصین داخلی اعصاب و جراحی اعصاب ویزیت شده اند احتمال تشخیص صحیح بیشتر بود است تا آنها که به توسط پزشکان عمومی و متخصصین ارتوپدی بررسی شده اند. این بررسی نشان داد که بیماران برای بدست آوردن یک تشخیص درست از این بیماری بطور متوسط ۵ بار ویزیت شده اند.
محققین این مطالعه پیشنهاد میکنند که آموزش مداوم پزشکان عمومی و متخصصین ارتوپدی باید بطور موثرتری آنها را با علائم میلوپاتی گردنی آشنا کند تا بدین وسیله بتوان بیماری را هرچه زودتر تشخیص داده و زمینه درمان موثر آن را فراهم آورد.
سطح ویتامین دی در خون با کمک پروبیوتیک لاکتوباسیل روی ترای به طرز محسوسی افزایش پیدا میکند

در یک مطالعه که در مجله اندوکرینولوژی و متابولیسم به چاپ رسیده است نشان داده شده که مصرف خوراکی پروبیوتیک ها موجب افزایش میزان ویتامین دی خون میشود. در این مطالعه تاثیر نوعی میکروب به نام لاکتوباسیل روی ترای Lactobacillus reuteri NCIMB 30242 بر روی سطح ویتامین دی خون افراد بالغ بررسی شده و مشخص شد که این میکروب ها میتوانند میزان ویتامین دی خون را ۲۵ درصد افزایش دهند.
ویتامین دی از عوامل بسیار تاثیرگذار در سلامت کلی بدن قدرت و محکمی استخوان های بدن است. گرچه این ویتامین در پوست بدن انسان وقتی در معرض تابش نور آفتاب است ساخته میشود ولی در زندگی شهرنشینی امروزی افراد به میزان کافی در معرض تابش نور خورشید قرار نمیگیرند. مصرف ناکافی غذاهای سرشار از ویتامین دی، پوست تیره، چاقی و بعضی بیماری های گوارشی هم میتوانند میزان ویتامین دی بدن را کاهش دهند.
پروبیوتیک ها Probiotics میکروب هایی هستند که بطور طبیعی در روده پستانداران و پرندگان زندگی میکنند و برای سلامتی این جانداران مفید هستند. نوعی از این میکروب های مفید یک نوع لاکتوباسیل به نام روی ترای است. در مطالعات قبل نشان داده شده است که این نوع لاکتوباسیل میتواند کلسترول بد خون را هم کاهش دهد.
لاکتوباسیل روی ترای در روده بعضی انسان ها بطور طبیعی وجود دارد ولی دستگاه گوارش بسیاری از انسان ها فاقد آن هستند. این میکروب بطور طبیعی در شیر مادر وجود دارد. منیع غنی این این میکروب لبنیات و بخصوص ماست و بخصوص ماست های پروبیوتیک هستند. با مصرف خوراکی این میکروب به مدت چند روز، روده فرد مصرف کننده آن را در خود پرورش داده و تعداد میکروب در روده فرد افزایش پیدا میکند ولی البته اگر مصرف خوراکی آن قطع شود تعداد این میکروب های مفید در روده پی از چند ماه مجددا کاهش میابد.
مصرف لبنیات بخصوص ماست را فراموش نکنیم و به یاد داشته باشیم که بهترین غذای فرزندان ما شیر مادرانشان است.
بسیاری از تغییر شکل های شایع پا ارثی هستند
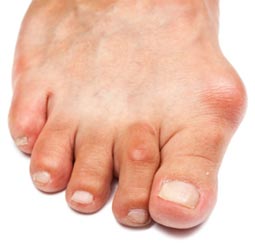
در یک مطالعه جدید نشان داده شده است که بسیاری از مشکلات پا مانند هالوکس والگوس و یا تغییر شکل های انگشتان پا مانند انگشت چکشی و کلاتو زمینه خانوادگی داشته و بصورت ارثی از والدین به فرزندان منتقل میشوند. این مطلب در مطالعه ای که در مجله “تحقیقات و مراقبت های آرتریت” منتشر شده عنوان گردیده است.
این مطالعه تاکنون بزرگترین مطالعه در این زمینه در نوع خود است. البته افراد مورد مطالعه از بین سفید پوستان با نژاد اروپایی انتخاب شده اند.
مطالعات گذشته نشان داده است که در ۶۰ درصد از میانسالان تغییر شکل هایی در پا وجود دارد که میتواند مشکلات و محدودیت هایی از در راه رفتن آنها ایجاد کند. بطور مثال بونیون یا هالوکس والگوس در ۲۳ درصد افراد با سن ۶۵-۱۸ سال و در ۳۶ درصد افراد با سن بیش از ۶۵ سال دیده میشود. در حالیکه بسیاری از محققین ذکر کرده اند که در زنان، افراد مسن و افراد چاق تغییر شکل های غیر طبیعی در پا بیشتردیده میشود هنوز به درستی مشخص نیست که چه ژنی در این تغییر شکل ها دخیل است.
در مطالعه اخیر که در دانشکده پزشکی هاروارد انجام شده است ۱۳۷۰ نفر با متوسط سن ۶۶ سال که ۵۷ درصد آنها زن بودند مورد بررسی قرار گرفته اند. مطالعه بر روی تغییر شکل های انگشت شست و دیگر انگشتان پای افراد صورت گرفته و سابقه فامیلی افراد هم بررسی شد. مطالعه نشان داد که وفور تغییر شکل شست پا و دیگر انگشتان در بیماران مورد مطالعه حدود ۳۰ درصد بوده و این تغییر شکل ها توزیع فامیلی داشته است به این معنی که در دیگر افراد فامیل بیماران بیش از دیگر افراد جامعه دیده میشود.
باید خطرات احتمالی مصرف مسکن ها را جدی گرفت
در یک مطالعه که در کنگره سالیانه گروه اروپایی مبارزه با روماتیسم European League Against Rheumatism ارائه شده است نشان داده شده که یک هشتم کل عوارض جدی مصرف داروها به علت مصرف داروهای مسکن و ضد التهابی غیر استروئیدی (non-steroidal anti-inflammatory drugs (NSAIDs بوده که افراد اکثرا آنها را برای کنترل درهای اندام های حرکتی بکار برده اند.
یک سوم این عوارض در افرادی بوده که دارو را به مدت بیش از ۷ روز مصرف کرده اند و در ۳ درصد آنها دوز مصرفی بیش از حد مجاز استفاده کرده اند. همچنین ۶۷ درصد از این افراد دارو را برای کنترل دردهای سیستم حرکتی استفاده کرده اند.
- سن بین ۷۰-۶۰
- مصرف رقیق کننده های خون (داروهای ضد انعقادی)
- مصرف آسپرین
- مصرف کورتون
- سابقه روماتیسم مفصلی یا دیابت
عوارض مهم مصرف این داروها خونریزی گوارشی، افزایش فشار خون و بدتر شدن نارسایی قلبی است.
بسیاری از مردم فکر میکنند داروهای ضد درد بی خطر هستند. اینطور نیست و مصرف این داروها میتواند مثل هر داروی دیگر خطرات جدی را به همراه داشته باشد. پزشکان و دیگر پرسنل پزشکی مسئولیت دارند تا مردم را نسبت به عوارض احتمالی مصرف این داروها آگاه کنند و بخصوص برای افرادی که این داروها برای اولین بار برای آنها تجویز میشود عوارض احتمالی مصرف دارو توضیح داده شود.