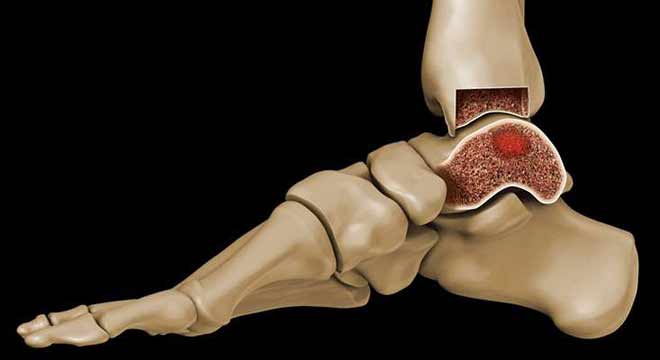
بعضی از تومورهای خوش خیم استخوانی نیاز به درمان نداشته و وجود آنها در بدن مشکلی ایجاد نمیکنند. بعضی دیگر هم ممکن است به مرور زمان خودبخود خوب شوند و بعضی دیگر نیاز به درمان دارند. تشخیص نیاز به درمان یک تومور استخوانی به عهده متخصص ارتوپدی است.
برای درمان تومورهای استخوان از روش های گوناگونی استفاده میشود. ذکر این نکته ضروری است که برای درمان بعضی از این تومورها بخصوص تومورهای بدخیم از بیش از یک روش درمانی و بصورت همزمان یا پشت سرهم استفاده میشود.
مهمترین روش های درمانی تومورهای استخوانی رادیوتراپی و شیمی درمانی و جراحی است
رادیوتراپی Radiation therapy
رادیوتراپی به معنای استفاده از اشعه ایکس یا گاما برای مقابله با سلول های سرطانی است. ار این روش در موارد زیر استفاده میشود.
- درمان سرطان وقتی به دلایلی نمیتوان تومور را با جراحی از بدن بیمار خارج کرد
- انجام رادیوتراپی قبل از جراحی به منظور کوچک کردن آن. وقتی تومور کوچک تر شد جراحی آن راحت تر و بهتر انجام خواهد شد
- انجام رادیوتراپی بعد از جراحی به منظور از بین بردن سلول های سرطانی باقیمانده از جراحی تا اینکه احتمال عود سرطان کاهش یابد
- به منظور کم کردن درد بیمار که بر اثر سرطان ایجاد شده است
- در موارد عود بیماری میتوان از رادیوتراپی برای مهار سرطان و کنترل پیشرفت آن استفاده کرد
رادیوتراپی در بیمارستان انجام میشود. این کار در بسیاری موارد در چند جلسه صورت میگیرد. بطور مثال ممکن است در چند روز متوالی انجام گردد.
مقدار و دوز رادیوتراپی را با واحد گری Gray بیان میکنند. بطور ثال اگر بیمار روزی دو گری اشعه به مدت ۳۰ روز دریافت کند کلا ۶۰ گری اشعه دریافت کرده است. هر دوز رادیوتراپی معمولا چند دقیقه طول میکشد ولی ممکن است تا ۱۵ دقیقه هم به طول بینجامد.
بیمار ابتدا بر روی تخت دستگاه رادیوتراپی خوابانده شده و سپس رادیوتراپی شروع میگردد. در طول چند دقیقه ای که بیمار اشعه دریافت میکند در اطاق رادیوتراپی تنها است ولی تکنیسین در اطاق مجاور او را میبیند و صدای او را از طریق میکروفون و بلندگو میشنود.
در این مدت بیمار باید بر روی تخت آرام و بیحرکت باشد. رادیوتراپی درد ندارد و بیمار در حین انجام آن چیزی را احساس نمیکند. اگر در حین رادیوتراپی بیمار به کمک احتیاج داشته باشد آن را میگوید تا به گوش تکنیسن در اطاق مجاور برسد.
انجام رادیوتراپی موجب نمیشود تا بیمار رادیواکتیو شود. بعد از رادیوتراپی بیمار از خود اشعه ای ساطع نمیکند و میتواند با اطمینان در کنار دیگر اعضای خانواده خود باشد.
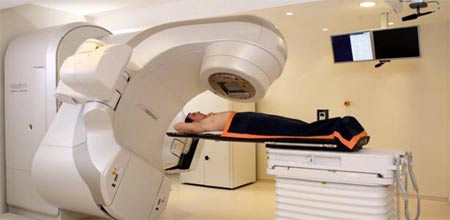
مکانیسم رادیوتراپی
از این روش معمولاً در درمان تومورهای بدخیم استخوان استفاده میشود. تاباندن اشعه گاما به بافت سرطانی یکی از روش های موثر برای از بین بردن این سلول ها است.
تابش این اشعه در بدن ایجاد مولکول هایی بنام رادیکال های آزاد میکند و این مولکول ها موجب آسیب DNA سلول های سرطانی و از بین رفتن آنها میشود.
البته این اتفاق میتواند برای سلول های سالم هم بیفتد ولی چون در سلول های سرطانی به علت سرعت زیاد تکثیر، سرعت ساختن DNA بیشتر از سلول های سالم است تاثیر اشعه روی سلول های سرطانی بیشتر است.
رادیوتراپی نمیتواند سلول های سرطانی را کاملا نابود کند بلکه فقط تعداد آنها را کاهش میدهد با این حال همین کمک کافی است تا بتواند درد استخوانی بیمار را کاهش دهد.
عوارض احتمالی رادیوتراپی چیست
رادیوتراپی مانند دیگر روش های درمانی میتواند عوارضی به همراه داشته باشد که مهمترین آنها عبارتند از
- احساس خستگی که معمولا در چند هفته بعد از رادیوتراپی به تدریج مرتفع میشود
- سرخ شدن پوست در محل تابش اشعه
- ریزش مو در محل تابش اشعه
چگونه از رادیوتراپی برای كاهش درد ناشی از سرطان استخوان استفاده میشود
رادیوتراپی یا اشعه درمانی یكی از راه های كنترل بعضی از سرطان ها است با این حال از رادیوتراپی استفاده های دیگری هم میشود. گاهی اوقات رادیوتراپی را نه برای كنترل سرطان استخوان بلكه فقط برای كنترل درد آن استفاده میكنند. به این روش Palliative radiotherapy میگویند.
بعضی از انواع سرطان میتوانند به استخوان متاستاز دهند. منظور از متاستاز پخش سلول های سرطانی از مبدا اولیه سرطان و انتقال آن از طریق جریان خون به نقطه دیگری از بدن و سپس رشد سلول های سرطانی در محل جدید است.
بطور مثال سلول های بدخیم سرطان های پروستات، سینه، روده و ریه میتوانند به استخوان متاستاز دهند یعنی اینكه میتوانند از طریق جریان خون به استخوان های دور و نزدیك رفته، در آنجا لانه كرده و رشد كنند.
متاستاز استخوان میتواند دردناك باشد. سلول های بدخیم كه در استخوان رشد میكنند آن را ضعیف كرده و احتمال شكستگی آن را بیشتر میكنند.
همچنین همین ضعیف شدن استخوان میتواند موجب درد آن شود. رادیوتراپی میتواند سلول های سرطانی استخوان را از بین ببرد. با این كار درد بیمار از بین رفته یا حداقل كم میشود. همچنین استخوان قویتر و محكمتر شده و احتمال شكستگی آن كاهش میابد.
از چند نوع رادیوتراپی به منظور كاهش درد سرطان استخوان استفاده میشود كه عبارتند از
رادیوتراپی خارجی
از این نوع رادیوتراپی بیشتر در مواردی استفاده میشود كه یكی دو تا محل متاستاز استخوانی وجود داشته باشد. در این روش اشعه را از یك منبع خارجی به استخوان میتابانند مثلا از دستگاه های رادیوتراپی استفاده میكنند كه مانند دستگاه تصویربرداری اشعه ایكس یا گاما را به محل میتاباند.
این درمان میتواند بصورت یك تابش و یا چند مرحله تابش اشعه به مدت حداكثر دو هفته باشد. اگر تعداد متاستارها بیشتر باشد ممكن است به كل نیمه بالایی بدن اشعه تابانده شده و پس از 4-2 هفته بعد كه بدن توانست آثار و عوارض اشعه درمانی را تا حدودی كنترل كند رادیوتراپی برای نیمه پایینی بدن انجام میشود. برای انجام این روش باید مغز استخوان بیمار سالم باشد.
رادیوتراپی داخلی
اگر بیش از چند محل متاستاز استخوانی در بدن وجود داشته باشد میتوان از رادیوتراپی داخلی استفاده كرد. در این روش از ماده رادیواكتیوی به نام استرونسیم 89 ( Strontium 89 ) استفاده میشود.
این ماده به جریان خون بیمار تزریق میشود و محل های متاستاز ماده را جذب كرده و تحت تاثیر اشعه آن قرار میگیرند. رادیواكتیو برای چند روز در بدن باقی میماند و بر روی سلول های بدخیم اثر میكند.
معمولا در 30 درصد بیماران درد استخوان در یك ماه بعد از شروع رادیوتراپی بكلی از بین میرود و در باقی بیماران شدت درد كاهش پیدا میكند. در 12-6 هفته بعد از رادیوتراپی، استخوان كه حالا تا حدودی از دست سلول های سرطانی راحت شده تا حدودی خود را بازسازی كرده و قویتر و محكمتر میشود.
در درمان با استرونسیم معمولا شروع كاهش درد بعد از 4-1 هفته است و اثر آن معمولا تا 18 ماه باقی میماند.
شیمی درمانی
شیمی درمانی Chemotherapy به معنی استفاده از داروهای خاص برای مقابله با سلول های سرطانی موجود در تومورهای بدخیم است. این داروها مانع از رشد سلول های سرطانی میشوند.
در این روش داروهایی به بیمار داده میشود که موجب اختلال در تکثیر سلولی میشوند و چون تکثیر سلولی در سلول های سرطانی بیش از سلول های طبیعی بدن است این داروها بیشتر روی سلول های سرطانی تاثیر مخرب دارند تا روی سلول های سالم.
مشخص است که هم رادیوتراپی و هم شیمی درمانی روی سلول ها و بافت های طبیعی هم اثر مخرب دارند و به همین علت است که این روش های درمانی عوارض فراوانی دارند.
از این روش معمولاً در مواردی استفاده میشود که سلول های سرطانی استخوان متاستاز داده اند یعنی در مناطق مختلفی از بدن پراکنده شده اند و این مناطق آنقدر متعدد و گاهی کوچک هستند که خارج کردن همه آنها بوسیله جراحی عملاً مقدور نیست.
داروهایی که در شیمی درمانی مورد استفاده قرار میگیرند معمولا بصورت تزریقی به داخل جریان خون فرستاده شده و در تمام بدن فرد پخش میشوند. از شیمی درمانی در موارد زیر استفاده میشود
- قبل از جراحی تومور سرطانی و به منظور هرچه کوچکتر کردن اندازه تومور. کوچکتر شدن اندازه تومور کمک میکند تا جراح بتواند بهتر تومور سرطانی را از بدن بیمار خارج کند
- بعد از عمل جراحی برای از بین بردن سلول های سرطانی که ممکن است در بدن باقی مانده باشند و بدینوسیله کمتر کردن احتمال عود تومور
- همراه با رادیوتراپی در تومورهای سرطانی که قابل جراحی نیستند
- برای کم کردن درد بیمار در تومورهایی که قابل جراحی نیستند
- برای کم کردن سرعت پیشرفت سرطان هایی که پیشرفت زیادی کرده و انتشار وسیعی پیدا کرده اند
شیمی درمانی معمولا بصورت تزریقی و در بیمارستان و بعد از بستری کردن بیمار انجام میشود. یک مرحله شیمی درمانی ممکن است چند روز طول بکشد.
در این مرحله معمولا از چند دارو با هم استفاده میشود. سپس یک دوره استراحت برای چند هفته داده میشود و بعد از چند هفته مجددا تزریقات انجام میشود. این روند معمولا چندین بار تکرار میشود.
علت استفاده از این روش اینست که داروهای شیمی درمانی معمولا بر روی آن دسته از سلول های سرطانی تاثیر میگذارند که در حال تکثیر خود هستند. در حالی که تعدادی از سلول های سرطانی خود را بسرعت تکثیر میکنند دسته ای دیگر از آنها در حال استراحت و خاموشی هستند.
داروی شیمی درمانی بر روی این سلول ها تاثیر ندارد. بعد از گذشت چند هفته دسته ای دیگر از آن سلول های خاموش فعال شده و شروع به تکثیر میکنند. دوره دوم شیمی درمانی بر این دسته تاثیر داشته و آنها را از بین میبرد.
داروهای شیمی درمانی بسیار سمی و خطرناک هستند و همانطور که بر روی سلول های سرطانی تاثیر مرگ آور دارند برای سلول های سالم بدن هم تاثیرات مخرب دارند.
در فاصله زمانی بین دو دروه شیمی درمانی سلول های سالم بدن که بر اثر داروهای شیمی درمانی آسیب دیده اند این فرصت را میابند تا خود را ترمیم کنند. این مراحل شیمی درمانی چندین و چند بار تکرار میشوند تا در هر مرحله سلول های سرطانی بیشتر کشته شوند ولی سلول های سالم بدن از آثار مخرب داروها کمتر آسیب ببینند.
داروهایی که در شیمی درمانی مصرف میشوند داروهای بسیار قوی هستند که مصرف آنها معمولا با عوارض جانبی همراه است.
نوع و شدت عوارض جانبی در همه بیماران یکسان نیست و نمیتوان از قبل مشخص کرد که کدام بیمار با مصرف هر دارویی چه عوارضی را نشان خواهد دارد. از معمول ترین عوارض جانبی مصرف داروهای شیمی درمانی عبارتند از
- کم شدن تعداد گلبول های سفید خون و در نتیجه کاهش دفاع ایمنی بدن و افزایش احتمال عفونت
- کم شدن تعداد گلبول های قرمز خون و ایجاد کم خونی
- کم شدن تعداد پلاکت های خون و بدنبال آن افزایش احتمال خونریزی
- احساس ناخوشی و خستگی
- اسهال
- کاهش اشتها
- زخم دهان
- تغییرات پوستی
- نازک شدن موها یا ریزش آنها
در اکثر اوقات تومور بدخیم استخوانی نیاز به عمل جراحی دارد و از رادیوتراپی و شیمی درمانی برای کمک به جراحی و کوچک کردن تومور قبل از انجام عمل و یا برای از بین بردن باقیمانده سلول هایی که ممکن است بعد از جراحی در بدن مانده باشند استفاده میشود.
گاهی اوقات از هورمون ها برای درمان بعضی تومورها استفاده میکنند. بطور مثال هورمون های ضد استروژن میتوانند رشد سلول های سرطانی پستان و پروستات را کم کنند و در این موارد بکار برده میشود.
همچنین گاهی اوقات از دسته از داروها به نام بی فسفونات ها برای درمان بعضی تومورهای متاستاتیک مثل سرطان های پستان و پروستات استفاده میشود.
این داروها میتوانند فعالیت سلول هایی به نام استئوکلاست ها را که مسئول جذب کلسیم از سلول های سالم هستند کاهش دهد.
جراحی
از این روش در درمان اکثر تومورهای خوش خیم و تعداد زیادی از تومورهای بدخیم استخوان استفاده میشود. اکثر تومور های خوش خیم بصورت بافتی در داخل استخوان هستند.
در درمان جراحی این تومورها معمولاً پزشک ارتوپد محتویات بافت تومورال را از داخل استخوان خارج کرده و سطح داخلی حفره ایجاد شده را کاملاً میتراشد و سپس حفره خالی را با پیوند استخوان پر میکند.
در تومورهای بدخیم وضعیت کمی متفاوت است. این تومورها میتوانند بتدریج استخوان را ضعیف کنند و این روند ممکن است آنقدر ادامه یابد که بالاخره استخوان بر اثر ضربه خفیفی میشکند. شکسته شدن استخوان در محل تومور یک فاجعه است.
این شکستگی ها یا اصلاً جوش نمیخورند و یا به سختی جوش میخورند. پس تمام سعی پزشک معالج اینست که وقتی میبیند تومور آنقدر رشد کرده که شکستگی قریب الوقوع است مانع از آن شود. این کار با انجام عمل جراحی و تقویت استخوان با کارگذاری ابزارهای فلزی در استخوان انجام میگیرد.
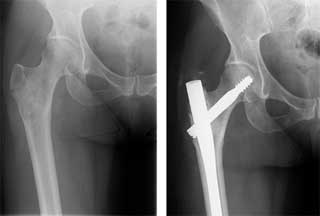
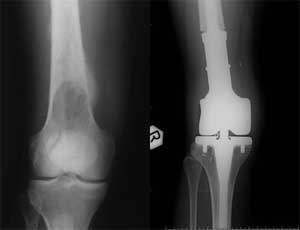
مسلماً اگر استخوان آنقدر ضعیف شود که بشکند هم معمولاً پزشک ارتوپد راهی بجز انجام عمل جراحی ندارد. معمولاً وقتی تومور آنقدر پیشرفت کرد که در محل استخوان مبتلا درد ایجاد شد این به معنای قریب الوقوع بودن شکستگی است و بیمار در این مواقع معمولاً نیاز به جراحی پیشگیرانه دارد.
این اعمال جراحی درد بیمار راهم تا حدود زیادی از بین میبرند چون موجب کاهش فشار به استخوان در محل تومور میشوند. در مواردی هم که پیشرفت تومور به حدی بوده که بیش از نصف محیط استخوان بر اثر تومور از بین رفته نیاز به جراحی وجود دارد.
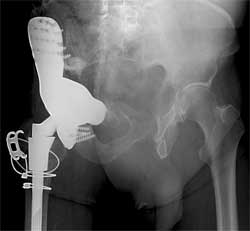
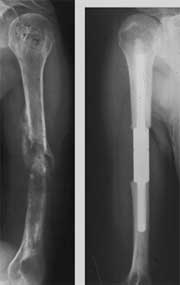
نوع عمل جراحی که برای بیمار انجام میشود بسته به محل درگیری استخوان متفاوت است. وقتی انتهای استخوان های بلند درگیر میشود ( مثلاً بالای استخوان بازو یا ران) درمان بصورت تعویض مفصل است به این صورت که کل استخوان درگیر خارج شده و آنرا با مشابه فلزی جایگزین میکنند.
وقتی درگیری در قسمت های وسط استخوان است ( مثلاً در وسط ران یا بازو) یک نیل Nail ( یک میله بلند فلزی) را در داخل کانال مرکزی استخوان قرار میدهند تا استخوان شکسته نشود. بندرت در درگیری قسمت های وسط استخوان از پیچ و پلاک استفاده میشود.
گاهی در حین جراحی پزشک ارتوپد تومور را خارج کرده و محل خالی شده را با سیمان استخوانی پر میکند ولی معمولاً این کار انجام نمیشود و با رادیوتراپی بعد از جراحی سعی در از بین بردن توده تومورال میشود.
گاهی اوقات وسعت رشد تومور استخوانی آنقدر زیاد است که به مناطق زیادی از اندام منتشر شده و یا عروق و اعصاب اندام را به شدت آسیب زده است. در این موارد ممکن است بهترین راه برای بیمار قطع عضو باشد.
اصول کلی جراحی تومور سرطانی
هدف اصلی جراحی در درمان تومورهای سرطانی اینست که تمامی بافت تومورال خارج شود. حتی اگر چند سلول سرطانی در بدن باقی بمانند میتوانند رشد کرده و تومور جدیدی را بوجود آورند.
برای اطمینان از اینکه تمامی سلول های سرطانی خارج شده اند پزشک جراح نه فقط تومور را خارج میکند بلکه مقداری از بافت به ظاهر سالم اطراف آن را هم خارج میکند تا اطمینان حاصل کند سلول سرطانی به جای نماند است. به این نوع جراحی “کندن وسیع” یا واید رزکشن Wide resection میگویند.
بعد از جراحی، کل بافت خارج شده را به آزمایشگاه میفرستند. در آزمایشگاه پاتولوژی پزشک متخصص پاتولوژیست، قسمت های مختلف تومور را با میکروسکوپ بررسی میکند.
وی حاشیه بافت خارج شده را هم مورد بررسی قرار میدهد. اگر در این حاشیه هنوز آثاری از سلول های سرطانی باقی مانده باشد احتمال عود مجدد تومور وجود دارد.
مشخص کردن حاشیه تومور
متاسفانه تومور های سرطانی در غالب موارد حاشیه و مرز مشخصی ندارند و سلولهای سرطانی میتوانند تا فواصل زیادی در بافت های به ظاهر سالم اطراف تومور نفوذ کرده و گسترش یابند.
پزشک معالج برای یافتن مرز تومور از ابزارهای تصویربرداری پیشرفته ای مانند سی تی اسکن و ام آر آی استفاده میکند.
همچنین ممکن است در حین عمل جراحی پزشک جراح قسمتی از بافت حاشیه تومور را که خارج کرده به آزمایشگاه بفرستد تا در همان موقع (البته با تکنیک های خاصی) پزشک پاتولوژیست پاسخ دهد که آیا در این بافت حاشیه ای بقایایی از سلول های تومورال هست یا خیر. اگر جواب مثبت بود ممکن است نیاز شود تا بافت بیشتری از اطراف تومور خارج شود.
حفظ یا قطع عضو، کدامیک بهتر است
همانطور که گفته شد در تومورهای بدخیم و سرطانی استخوان سلولهای تومور به بافت های سالم اطراف نفوذ کرده و تا چند سانتیمتر دورتر ار حاشیه تومور، جایی که در ظاهر، استخوان سالم است نفوذ میکنند.
ماندن این سلول ها بعد از جراحی میتواند موجب رشد دوباره آنها و عود مجدد تومور شود. بنابراین در تومورهای سرطانی و بدخیم استخوان جراح سعی میکند مقداری از حاشیه سالم استخوان در اطراف تومور را هم خارج کند.
خارج کردن تومور را رزکشن، Resection میگویند و به برداشتن مقداری بیش از معمول از اطراف تومور را واید رزکشن Wide resection میگویند.
گاهی اوقات برای انجام یک واید رزکشن راهی جز قطع عضو یا آمپوتاسیون وجود ندارد ولی در اکثر اوقات جراح میتواند تومور را بدون انجام قطع عضو خارج کند. به این نوع از جراحی، حفظ عضو limb-salvage یا limb-sparing میگویند.
آمپوتاسیون و حفظ عضو هرکدام مزایا و معایبی دارند. گرچه برای بسیاری از مردم نگه داشتن و حفظ عضو قابل قبول تر از قطع آن است ولی باید در نظر داشت که جراحی حفظ عضو بسیار پیچیده تر از قطع آن بوده و عوارض احتمالی بیشتری دارد.
در هر دو این جراحی ها اگر به توسط جراح خوبی انجام شوند طول عمر بیمار یکسان است. مطالعات نشان داده است که کیفیت زندگی بعد از این دو نوع جراحی تفاوت زیادی با هم ندارند. بیشترین نگرانی در درمان جراحی تومورهای نوجوانان، تغییر در ارتباطات اجتماعی وی است.
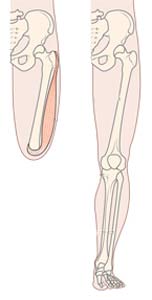
بعضی استخوان ها را میتوان بطور کلی خارج کرد بدون اینکه مشکل خاصی پبش بیاید مانند استخوان نازک نی یا فیبولا. بعضی دیگر از استخوان ها را میتوان جراحی کرده و مقداری از آنها را خارج کرد بدون اینکه مشکل خاصی پیش بیاید مانند استخوان ایلیوم در لگن ولی بعضی مکان های استخوان ها را باید بعد از خارج کردن جایگزین کرد.
این جایگزینی را معمولا با استخوان پیوندی یا با کارگذازی یک تکه فلز (که به آن پروتز میگویند) انجام میدهند.
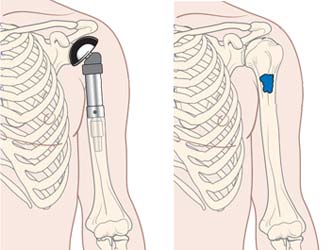
در گذشته قطع عضو یا آمپوتاسیون تنها راه جراحی تومورهای سرطانی بود. در این نوع جراحی تمام تومور همراه با مقداری از بافت سالم بالاتر از آن و تمامی اندام پایین آن از بدن جدا میشود.
امروزه از آمپوتاسیون بیشتر در مواردی استفاده میشود که برداشتن کامل تومور نیازمند برداشتن بافت های اساسی مانند عروق و اعصاب باشد به نحوی که بعد از جراحی اندام باقیمانده عملا اندامی بی مصرف باشد.
امروزه در بیش از ۹۰ درصد موارد تومورهای استخوانی میتوان از جراحی های حفظ اندام استفاده کرد. این یک جراحی مشکل بوده و نیازمند مهارت و دانش فراوان جراح است.
مشکل اصلی در این نوع جراحی ها اینست که جراح باید بیشترین مقدار از بافت های به ظاهر سالم اطراف تومور سرطانی را خارج کند تا احتمال عود آن کم شود ولی در عین حال مواظب باشد تا به بافت های حیاتی مورد نیاز برای کارکرد عضو صدمه نزند. البته این کار همیشه عملی نیست.
بسیاری از بیمارانی که عمل جراحی حفظ عضو برای آنها انجام شده ممکن است در آینده نیاز به جراحی های دیگر داشته باشند و در بعضی موارد در نهایت اندام قطع خواهد شد.
در اعمال جراحی حفظ عضو، جای خالی استخوان خارج شده ممکن است با پیوند استخوان و یا با یک پروتز (یک جسم فلزی جایگزین استخوان) و یا با یک مفصل مصنوعی جایگزین شود.
روش جراحی تومورهای استخوان چگونه است
همانطور که قبلا گفته شد سلول های سرطانی خاصیت تهاجمی داشته و میتوانند به درون بافت های سالم اطراف خود نفوذ کنند. هرچه درجه بدخیمی سرطان بیشتر باشد این نفوذ بیشتر است. در این موارد ممکن است نتوان به درستی حاشیه تومور را مشخص کرد.
مشخص شدن حاشیه تومور از این جهت مهم است که پزشک جراح باید بتواند حداکثر توده بافت سرطانی را در حین جراحی از بدن بیمار خارج کند. برای خارج کردن تمام قسمت های تومور و همه سلولهای آن از بدن، تومور سرطانی بافت ها را در جایی که به ظاهر سالم است برش میدهند.
در مورد استخوان، بسته به درجه بدخیمی تومور نوع جراحی متفاوت است.
تومورهای خوش خیم
سلول های تومور های خوش خیم خاصیت تهاجمی نداشته و در جای خود ثابت میمانند. حاشیه واقعی این تومورها همان حاشیه ای است که پزشک در حین جراحی میبیند.
پس درمان این تومورها عبارتست از برش استخوان از جایی که تومور تمام شده و استخوان سالم شروع میشود و سپس خارج کردن تومور از بدن.
تومورهای حد واسط و بدخیم
در تومورهای حد واسط که تا حدی خوش خیم و تا حدی بدخیم هستند ( مانند تومور ژانت سل) پزشک جراح ابتدا تومور ظاهری را خارج میکند. با خارج کردن تومور یک حفره خالی در استخوان بوجود میاید.
سپس حاشیه این حفره کورتاژ Curettage میشود یعنی با وسیله ای مثل یک قاشقک دیواره استخوانی حفره خراشیده شده و باز هم بافت بیشتر برداشته میشود و سپس ممکن است از روش کرایوتراپی یا کرایوسرجری Cryosurgery برای از بین بردن باقیمانده سلول های نومورال استفاده شود.
در این روش با ریختن نیتروژن مایع بر روی استخوان مورد نظر آن را بشدت سرد میکنند تا سلول های تومورال کشته شوند.
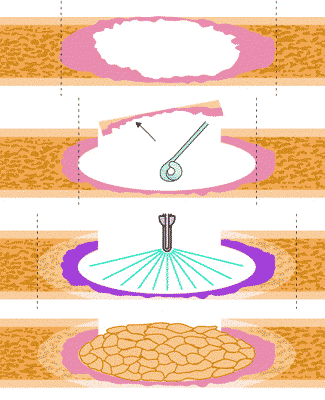
در مواردی ممکن است ماده ای به نام سیمان استخوانی (که از جنس پلی متیل متاآکریلات است) در جای خالی حفره گذاشته شود. این ماده در موقع استفاده خمیری بوده ولی در چند دقیقه مانند سیمان جامد و محکم میشود.
سیمان استخوانی هم محل خالی حفره را پر کرده و به آن استحکام نسبی نیدهد و هم در حین سفت شدن با ایجاد حرارت زیاد موجب کشته شدن سلول های تومورال باقیمانده میگردد.
در تومور های استخوانی بدخیم، پزشک جراح استخوان را در جایی دورتر از محل ظاهری تومور قطع میکنند.
خروج متاستاز تومور استخوان
نوع دیگر جراحی که در سرطان های بدخیم مورد استفاده قرار میگیرد برداشتن متاستازها است. متاستازها در واقع سلولهای سرطانی هستند که از محل اصلی خود کنده شده و با استفاده از جریان خون خود را به بافت های دوردست رسانده و در آنجا کاشته شده، رشد کرده و تومور جدیدی را بوجود میاورند. در بعضی بیماران لازم است تا این متاستازها جراحی شده و خارج گردند.
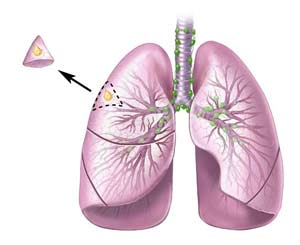
معمول ترین محلی که نیاز به خروج متاستازها دارد بافت ریه است. بسیاری از سلول های سرطانی به ریه متاستاز میدهند. در مواردی که امکان خارج کردن این متاستازها باشد آنها را با جراحی خارج میکنند.
البته ممکن است به عللی امکان این کار نباشد بطور مثال ممکن است تعداد متاستارها خیلی زیاد بوده و در تمام ریه گسترش یافته باشند و یا متاستازها نزدیک عروق بزرگی باشند که جراحی در آن محل را بسیار خطرناک کند و یا ممکن است بیمار آنقدر ضعیف شده باشد که تحمل جراحی ریه را نداشته باشد.
عوارض احتمالی بعد از جراحی سرطان
دو عارضه مهم که ممکن است بعد از جراحی های تومورهای سرطانی ایجاد شود عود تومور و عفونت بعد از جراحی است. هرچه درجه بدخیمی تومور بیشتر باشد احتمال عود تومور بیشتر است.
این عود به علت باقی ماندن تعدادی از سلول های سرطانی در بدن ایجاد میشود. این سلولهای باقیمانده بعد از مدتی مجددا رشد کرده و تومور دیگری را بوجود میاورند. در بعضی تومورهای بدخیم خارج کردن کل سلولهای تومورال از بدن عملا غیر ممکن است.
عفونت از عوارض احتمالی هر عمل جراحی است. در تومورهای سرطانی دفاع ایمنی بدن تا حدودی کاهش یافته و در خونرسانی محل تومور هم تغییراتی ایجاد شده است. این امر میتواند احتمال بروز عفونت در محل جراحی را بیشتر کند.